Ədəbiyyatın son icmalı tarixi: yanvar 2018 || Məqalənin son yenilənməsi tarixi: yanvar 2018.
Giriş.
Xayalığa aid şikayətlərlə (simptomlarla) müraciət edən pasientin vəziyyətinin qiymətləndirilməsi zamanı, tibb işçisinin xaya və xayalığın anatomiyası və inkişafına dair dərin praktik biliklərə malik olması əhəmiyyətlidir. Belə ki, xayanın funksiyasının saxlanılması baxımından simptom və əlamətlərin meydana çıxmasından müalicənin başlanılmasına qədər olan vaxt maksimal dərəcədə qısa olmalıdır. Xayalar hamiləliyin təxminən altıncı həftəsində urogenital qabartı nahiyəsində toxumanın sıxlaşması nəticəsində inkişaf edir. Embrionun boylama istiqamətdə böyüməsi ilə və hələ yaxşı öyrənilməmiş endokrin və parakrin siqnallar sayəsində, xayalar son olaraq hamiləliyin üçüncü trimestrində xayalığa enir. Xayalar qarnı tərk etdikdə, onlar peritonla əhatə olunur, bunun nəticəsində vaginal çıxıntı (lat. processus vaginalis) yaranır. Spermatik arteriyalar və tənəyəbənzər venoz kələf xayalara münasibətdə proksimal yerləşən qasıq kanalına daxil olur və qayıdan axacaqla birgə toxum ciyəsini formalaşdırırlar. Xaya distal istiqamətdə qubernakulum vasitəsilə xayalığa birləşir.
Xayanın burulması, toxum ciyəsinin və onun tərkib elementlərinin burulması (öz oxu ətrafında dolanması) nəticəsində inkişaf edən, təcili cərrahi müdaxilə tələb edən vəziyyətdir və illik xəstələnmə göstəricisi 18 yaşdan kiçik kişilər arasında 100 000 nəfərə 3,8 nəfər təşkil edir. Əvvəlki dövrlərdə, xəstəliyin rastgəlmə tezliyi 4000 nəfərə bir insidentə yaxın olmuşdur. Uşaqlarda kəskin xayalıq xəstəliklərinin təxminən 10-15%-ni əhatə edir və xaya burulmasına görə cərrahi müdaxiləyə məruz qalan oğlanların 42%-də orxiektomiya (xayanın çıxarılması) ilə nəticələnir.
Yaş xüsusiyyətləri
Xaya burulması yaş xüsusiyyətinə görə bimodaldır, xəstəliyin bir pik səviyyəsi neonatal dövrə, ikinci piki isə cinsi yetişkənlik dövrünə təsadüf edir. Yenidoğulmuşlarda vaginal çıxıntı daxil olmaqla, ümumilikdə toxum ciyəsinin burulması şəklində xayanın ekstravaginal burulması üstünlük təşkil edir. Ekstravaginal burulma antenatal və ya erkən postnatal dövrlərdə meydana çıxa bilər və adətən özünü xayalığın ağrısız şişməsi ilə göstərir, bu zaman kəskin iltihab əlamətləri ola və ya olmaya bilir. Ümumiyyətlə neonatal dövrdə baş verən xaya burulması zamanı xayanın canlılığı yəni funksiyasının saxlanılması az hallarda rast gəlinir. Məsələn, 284 yenidoğulmuşun daxil olduğu 18 müxtəlif tədqiqatın nəticələrinin icmalında xaya burulması səbəbi ilə aparılmış bütün cərrahi əməliyyatların yalnız 9%-də xayanın canlılığı yəni funksiyasının saxlanıldığı göstərilmişdir. Cərrahi təftiş zamanı kontralateral orxiopeksiyanın aparılması tövsiyə edilir, çünki ekstravaginal burulmanın etiologiyası indiyə qədər aydın deyildir. Xüsusi risk faktorları ayırd edilməyib, lakin prosesin inkişafında neonatal toxumaların bir-birinə zəif fiksasiyasının rol oynadığı məlumdur və vaxtında, çətin və ya uzanmış doğuşla dünyaya gələn körpələr daha böyük risk altında ola bilərlər.
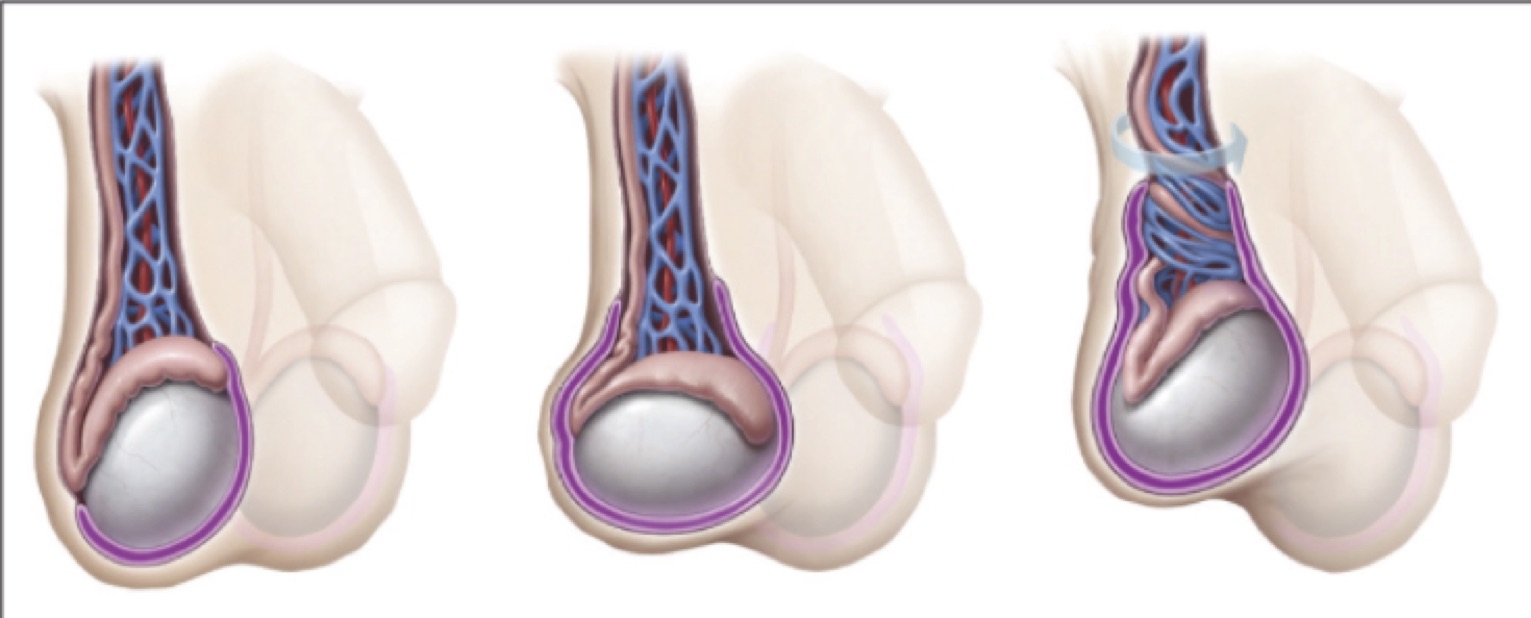
Daha böyük yaşlı uşaqlar və böyüklərdə, xayanın burulması adətən intravaginal olur (ciyənin burulması xayanın vaginal qişası daxilində baş verir). Zəng-dili tipli deformasiya zamanı (Şəkil 1) xayanın vaginal qişasının xayaya fiksasiyasında normadan kənara çıxma qeyd edilir, bu xayanın vaginal qişa daxilində hərəkətliliyinin artmasına səbəb olur. Xayanın istər intravaginal, istərsə də ekstravaginal burulması hallarında, toxum ciyəsinin dolanması nəticəsində ilkin olaraq venoz damarlarda təzyiqin artması və durğunluq müşahidə olunur, ardınca isə arterial qan axınının zəifləməsi və işemiya baş verir. Adətən simptomlar birtərəfli olsa da, pasientdə burulmaya şərait yaradan anatomik xüsusiyyətlərin ikitərəfli ola bilməsi nəzərdə saxlanılmalıdır.
Differensial diaqnostika
Kəskin xayalıq dedikdə, yerli əlamətlər və ya sistem simptomlarla müşayiət olunan, xayalığın və ya onun tərkib elementlərinin kəskin şəkildə baş verən ağrılı şişkinliyi nəzərdə tutulur. Kəskin xayalıq ilə müraciət edən pasientdə, ciddi təcili cərrahi patologiya hesab olunan xayanın burulmasının istisna edilməsi şərtdir. Bu yönümdə həkimin yüksək dərəcədə həssas yanaşması vacibdir; xüsusən uşaqlar simptomların ağırlığı və davamiyyətini tez və dəqiq xatırlaya və ya təsvir edə bilmirlər.
Xayalığın kəskin patologiyasının (kəskin xayalıq) differensiasiyası geniş spektr xəstəliklərlə aparılmalıdır. Kəskin xayalıq şikayətləri ilə müraciət edən pasientlərdə müxtəlif patologiyaların payı dəyişkəndir. Pasientlərin əksəriyyətində təcili müdaxilə tələb olunmur, eyni zamanda onların əhəmiyyətli şəkildə az bir hissəsi xayanın burulmasına məruz qalacaqdır və bu halda xəstəliyin qısa müddət ərzində ayırd edilərək, terapiyanın başlanılması həddən artıq vacibdir. Pasientlərin əksəriyyəti simptomların başlandığı vaxtdan dərhal sonra müayinə olunmur, bu da xayanın saxlanılması üçün aparıla biləcək orqanqoruyucu müalicə imkanlarını daha da məhdudlaşdırır.
Fiziki müayinə
Xayanın burulmasının klassik əlamətlərinə ürəkbulanma və qusma ilə birgə qəflətən başlayan, güclü, birtərəfli xaya ağrısının olması aiddir. Pasientlər həmçinin qızdırma və ya sidik ifrazı ilə bağlı problemlər kimi qeyri-spesifik simptomlara malik ola bilər. Xəstəliyin inkişafına şərait yaradan amillər dəqiq olaraq müəyyən edilməsə də, bir çox pasientlər yaxın zamanlarda travma aldıqlarını və ya gərgin, intensiv fiziki aktivliyin olduğunu qeyd edə bilər. Şikayətlərin olduğu tərəfdə xayanın dərisi qalınlaşa, qızara və isti ola bilər, belə ki, örtük dərisində müşahidə olunan bu dəyişikliklər iltihabın dərəcəsini əks etdirir və zamanla dəyişə bilər. Yuxarıya doğru qalxmış (sanki xayalığın yuxarı qütbünə çəkilmiş) xaya toxum ciyəsinin burulması, qısalmasının əlaməti ola bilər.
Prosesin baş verdiyi xaya eyni zamanda patoloji horizontal oriyentasiyaya malik ola bilər. Budun daxili tərəfində dərinin yüngül çimdiklənməsi nəticəsində meydana çıxan kremaster refleksi, xayanın yuxarıya qalxmasına səbəb olur. Refleksin saxlanılması xayanın burulmasının olmadığı haqda düşünməyə imkan verir, lakin bunu tam olaraq təsdiq etmir. Xayalığın xəstəliyə məruz qalmış tərəfinin digər tərəfi ilə müqayisəsi, patoloji kliniki əlamətləri ayırd etməyə kömək edir. Lakin nəzərə alınmalıdır ki, ödem və pasientdə müşahidə edilən psixo-emosional gərginlik fiziki müayinənin əhatəliyini məhdudlaşdıra bilər. Toxum ciyəsi komponentləri tam olaraq dəyərləndirilə bilən, xayaları normal vəziyyətdə yerləşmiş, xayalıqda ödemi minimal dərəcədə olan yaxud heç qeyd olunmayan və sistem əlamətləri müşahidə edilməyən (xüsusən müayinə zamanı) pasientlərdə böyük ehtimalla xayanın kəskin burulması yoxdur.
Xayanın fasiləli burulması zamanı, pasientlər tipik hallarda xayalıqda kəskin birtərəfli ağrı epizodları barədə məlumat verirlər. Adətən ağrı spontan olaraq bir neçə saat ərzində aradan qalxır. Kliniki və görüntüləmə müayinələrinin nəticələri, pasient burulmanın aradan qalxmasından sonra müraciət etdikdə, adətən normal olur. Xroniki fasiləli xaya burulması xayanın seqmentar işemiyasına gətirib çıxara bilər və bu zaman uroloji müayinənin aparılması zəruridir.
Xaya hidatidi və xaya artımının hidatidi, müvafiq olaraq paramezonefrik (Mullerian) axacağı və mezonefrik (Volf) axacağının qalıqlarıdır və ya hidatidlərdir. Bu rudimentar strukturlar burulma və ardınca infarkta məruz qala bilər. Kliniki olaraq, xayalığın kəskin ağrısı ilə müraciət edən pasientdə xaya hidatidinin burulmasını toxum ciyəsinin burulmasından differensiasiya etmək çətinik törədir; əlamətlər oxşar olaraq kəskin şəkildə başlaya, sistem simptomlar (lakin daha az hallarda) müşahidə oluna bilər. Xaya hidatidinin burulmasının klassik əlaməti göy nöqtə simptomudur ki, bu zaman işemik və iltihablaşmış xaya hidatidi xayalığın dərisindən görünə bilər; ətrafındakı xayalıq ödemi və pasientin bədən quruluşu bu əlamətin müşahidə edilməsini məhdudlaşdıra bilər. Bu səbəbdən də, həmin əlamətin həssaslığı aşağı olur.
Pasientlər xaya hidatidinin burulması ilə erkən müraciət etdikdə, gərginlik və ağrı daha çox epididimisin yuxarı qütbündə, burulmaya məruz qalan xaya hidatidinin yaxınlığında qeyd edilir. Yerli iltihabın meydana çıxması ilə, yerli ödem inkişaf edir, bu da diaqnozun qoyulmasını çətinləşdirir.
Müayinə nəticələri normal olan, lakin xaya artımları yaxud xaya boyu əhəmiyyətli dərəcədə gərginlik və ağrı qeyd olunan pasientlər epididimoorxitdən əziyyət çəkə bilərlər. Epididimit, sidik-cinsiyyət yollarının anomaliyaları və ya yaxın zamanlarda keçirilmiş virus infeksiyası halları istisna olmaqla, yetkinlik yaşına çatmayan uşaqlar arasında nadir rast gəlinir. Yuxarı yaşlı, xüsusilə aktiv cinsi həyat sürən və ya yaxın keçmişdə tibbi prosedurlara məruz qalan pasientlərdə, sidik kisəsi və ya sidik kanalından bakteriyalar xaya artımları və ya xayalara keçə və onların infeksiyasına səbəb ola bilər. Anamnez və fiziki müayinə, həmçinin sidiyin analizi, bu diaqnozun təsdiq və ya inkar edilməsi üçün yardımçı olur.
Görüntüləmə metodları
Toplanmış anamnez və fiziki müayinənin nəticələri xayanın burulması haqda düşünməyə vadar edən pasientlərdə, instrumental diaqnostik müayinələrinin aparılmasına ehtiyac görülmür; daha dəqiq desək, belə şəxslər dərhal əməliyyatxanaya götürülməli və cərrahi təftişə məruz qalmalıdırlar (Şəkil 2). Görüntüləmə metodlarının icrası ilə əlaqədar baş verən gecikmə testikulyar (xaya) işemiyanın müddətini uzadaraq, xayanın saxlanılması (canlılığı və funksiyasının saxlanılması baxımından) ehtimalını aşağı sala bilər. Diaqnostik cərrahi müdaxilə ilə xaya burulmasının istisna olunması, cərrahi təftişin aparılmamasından və ya ləngidilməsindən daha üstün hesab olunur. Belə ki, bütün diaqnostik görüntüləmə müayinələrində yalançı-mənfi nəticələr mümkündür. Görüntüləmə metodları vasitəsilə əldə olunan məlumatlar həkim tərəfindn aparılmış fiziki müayinənin nəticələri ilə müqayisədə ikinci dərəcəlidir. Xəstəliyin müalicə taktikasının seçilməsi zamanı məhz anamnez və fiziki müayinənin nəticələri əsas hesab edilməlidir. Fiziki müayinənin yekununda xayanın burulmasına ciddi şübhə qaldıqda, ultrasəs müayinəsinin nəticələrindən asılı olmayaraq, cərrahi diaqnostik müdaxilə yerinə yetirilməlidir.
Ən çox istifadə edilən müayinə üsulu Doppler ultrasonoqrafiyasıdır ki, bu yüksək həssaslığa (88,9%) və spesifikliyə (98,8%) malik olan, 1% hallarda yalançı-neqativ nəticələr verən əməliyyatönü diaqnostik prosedurdur. Doppler ultrasonoqrafiyası hər iki xayanın ölçüsü, forması, exogenliyi və perfuziyasını qiymətləndirir. Xaya burulmasının rəngli Doppler müayinəsi zədələnmiş xayaya gələn qan axınının nisbi zəifləməsi və ya tam kəsilməsini nümayiş etdirir. Əgər Doppler müayinəsi zamanı burulmaya uyğun olaraq qan axınının kəsilməsi müşahidə olunursa, dərhal cərrahi diaqnostik müdaxilənin icrası göstərişdir.
Kəskin xayalığın dəyərləndirilməsi üçün radionüvə (nüvə ssintiqrafiyası) müayinəsi də istifadə edilə bilər. Texniki olaraq bu vena daxilinə izotop inyeksiyasının ardınca xayalığa olan qan axınının təsvirlərinin alınmasından ibarətdir. Xayanın izotop müayinəsi epididimiti xayanın burulmasından differensiasiya etməyə imkan verir. Belə ki, birinci halda prosesin baş verdiyi xaya ətrafında perfuziyanın artması nəticəsində “isti nöqtələr” müşahidə olunur, ikinci halda isə prosesə cəlb olunan xaya ətrafında perfuziyanın zəifləməsi “soyuq nöqtələr”in görünməsinə səbəb olur. Bununla belə, daha geniş yayılması, tez icra edilməsi və şüalanma dozasının azlığı sayəsində, ultrasonoqrafiya birinci-sıra görüntüləmə metodu kimi qəbul edilmişdir.
Müalicə
İşemiyaya məruz qalmış xayaya qan axınının qısa müddətdə bərpa edilməsi həlledici əhəmiyyətə malikdir və pasientin qısa zamanda uroloqa yönləndirilməsi tövsiyə edilir. Adətən xaya histopatologiyasında morfoloji dəyişikliklər və spermatogenezə zərərli təsirlərlə ozünü biruzə verən ciddi işemik zədələnmənin baş verməsinə qədər, dörd-səkkiz saatlıq pəncərə dövrü mövcud olur. Qan-xaya baryerinin keçiriciliyinin artması nəticəsində ikincili olaraq spermanın parametrlərinin dəyişməsi və fertilliyin aşağı düşməsi, hətta zədələnmiş xayaya qan təchizatı müvəffəqiyyətlə bərpa edildikdən sonra belə normallaşdırıla bilmir. Xayanın burulması zamanı onun həyat qabiliyyətini saxlayıb-saxlamamasını öncədən təxmin etmək çətindir; buna görə bir çox pasientlərin dörd-səkkiz saat çərçivəsini ötərək müraciət etməsinə baxmayaraq, təcili cərrahi müalicəsi həyata keçirilir. Cərrahi diaqnostik müdaxilə simptomların başlanmasından altı saat ərzində yerinə yetirildikdə, 90%-100% hallarda orqanın saxlanılması mümkün olur. Bu rəqəm simptomlar 12 saatdan artıq davam etdikdə 50%-ə enir, simptomların davamiyyəti 24 saat və ondan çox olduqda isə adətən 10%-dən aşağı olur. Pasientlərlə müzakirə zamanı və ya kliniki qərarların qəbulu zamanı bu faizlər mütləq deyil, təxmini rəqəmlər kimi nəzərdə saxlanılmalıdır.
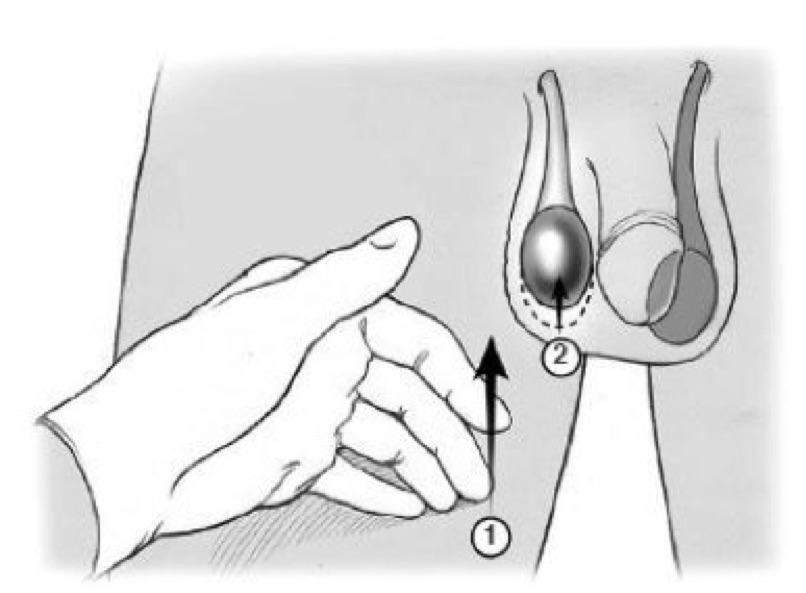
Burulmanın əllə açılması (detorsiya) cərrahi üsul dərhal tətbiq oluna bilmədikdə və ya cərrahi diaqnostik əməliyyat üçün hazırlıqlar müddəti ərzində icra oluna bilər, lakin bu cərrahi müdaxiləyə ehtiyacı aradan qaldırmır və onun yerinə yetirilməsini gecikdirməməlidir. Burulmanın əllə açılması cərrahi diaqnostik müdaxiləni əvəz etmir. Adətən xayaların detorsiyası içəri tərəfdən bayır tərəfə aparılır, bu zaman həkim əlini “kitabı açırmış kimi” döndərir. Ağrıkəsicilərin istifadəsi, venadaxili sedasiya yaxud toxum ciyəsinin blokadası, kremaster liflərinin relaksasiyası və xayanın burulmasının açılması manipulyasiyasına imkan verəcək qədər ağrıya nəzarəti təmin etməklə detorsiyanın icrası üçün şərait yaradırlar. Xaya adətən 360 dərəcədən çox dolanır, buna görə burulmanın tam olaraq geri açılması üçün tələb olunan rotasiyaların sayı birdən artıq ola bilər. Ağrıkəsicilərin istifadəsi bu tədbirin əhəmiyyətini məhdudlaşdırsa da, subyektiv son nəticə ağrının yüngülləşdirilməsinə nail olmaqdır. Doppler ultrasonoqrafiyasında xayaya qan axınının bərpa olunması obyektiv nəticə rolunu oynayır və həmişə sənədləşmədə əks olunmalıdır; eyni zamanda, nisbi hiperemiya və yenicə həyata keçirilmiş revaskulyarizasiyadan sonra xayada qan axını xarakterinin dəyişməsi ultrasəs görüntülərində qeyri-müəyyənliyə səbəb ola bilər.
Əməliyyatdan əvvəl, pasientlər cərrahi müdaxilə üçün əldə olunan məlumatlı razılığın bir hissəsi kimi, potensial orxiektomiya zərurəti barədə xəbərdar edilməlidirlər. Adətən cərrahi müdaxilə prosesə məruz qalan xayanın əməliyyat sahəsinə çıxarılması üçün transskrotal kəsiyin aparılması ilə həyata keçirilir (Şəkil 3). Prosesə məruz qalan toxum ciyəsinin detorsiyası (burulmanın açılması) heç bir dolanma görünməyənə qədər yerinə yetirilir və xayanın həyat qabiliyyəti (canlılığı) dəyərləndirilir.
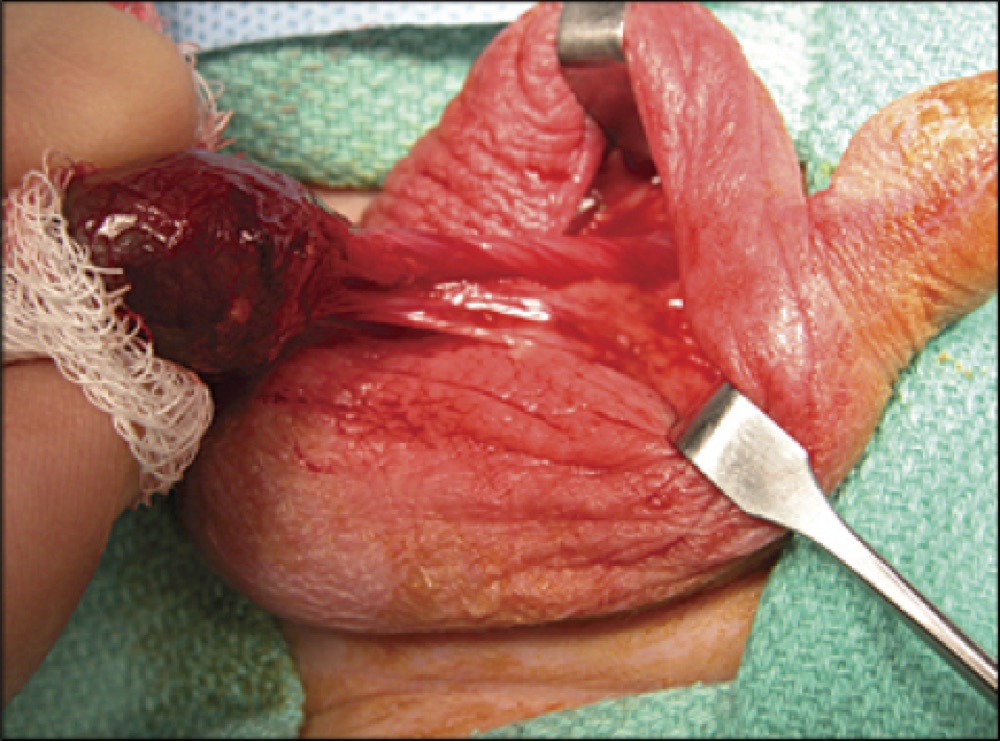
Şəkil 3. Toxum ciyəsinin dolanması ilə xayanın burulmasının görüntüsü.
Orxiektomiya prosesə məruz qalan xayanın tam nekrozu və ya həyat qabiliyyətini itirməsi aşkar edildikdə icra edilir. Ədəbiyyatda orxiektomiyanın həyata keçirilmə tezlikləri geniş intervalda dəyişir, əksər hallarda 39%-71% aralığında olur. Yaş və müvafiq müalicənin həyata keçirilməsinə qədər vaxtın uzanması orxiektomiya üçün risk faktorları hesab edilir. Xayanın itirilməsi ehtimalı, düzgün diaqnozun qoyulmadığı vəziyyətlərdə 100%-ə yaxınlaşa bilir, bu da xayalıqda ağrı ilə müraciət edən kişilərə xayanın burulması riski baxımından yüksək dərəcədə həssaslıqla yanaşmanın zərurətini bir daha təsdiq edir. Əgər prosesin baş verdiyi xayanın həyat qabiliyyətinin saxlandığı düşünülürsə, xayanın xayalığa fiksasiyası üçün daimi tikiş qoyulması ilə orxiopeksiya icra edilməlidir.
Kontralateral orxiopeksiya prosesə məruz qalan xayanın həyat qabiliyyətini saxlayıb-saxlamamasından asılı olmayaraq, yerinə yetirilməlidir. Xayanın hərəkətliliyini artıran və bununla burulma riskini yüksəldən zəng-dili tipli deformasiya pasientlərin 80%-ə qədərində ikitərəflidir. Buna görə də, həmin deformasiya ilə müşayiəy olunan xayanın burulması hallarında, ikinci xayada da eyni patologiyanın mövcudluğu nəzərdən keçirilməlidir.

