GİRİŞ.
Ürək-damar patologiyalarında antikoaqulyasiyanın rolu çoxdan məlumdur. Həmçinin, beyin insultu və ya tromboemboliyanın profilaktikasında antikoaqulyasiyanın istifadəsi də getdikcə artmaqdadır. Bu səbəbdən də, müxtəlif planlı cərrahi əməliyyatlar və ya invaziv müdaxilələrə məruz qalan xəstələr arasında antikoaqulyant preparatlar qəbul edənlərin sayı da artmaqdadır. Məqalədə məhz planlı şəkildə aparılması (yəni təcili və ya təxirəsalınmaz olmayan) nəzərdə tutulan cərrahi və ya endoskopik müdaxilələrdən öncə və onlarda sonra antikoaqulyasiya terapiyasının tənzimlənməsinə dair tövsiyələr və təlimatlar təsvir ediləcək. Antikoaqulyasiyaya dair digər ətraflı məlumatlar www.uptodate.az məlumat bazasının digər məqalələrindən əldə edilə bilər.
PROBLEMİN TƏSVİRİ.
Antikoaqulyasiyanın davam etdirilməsi invaziv müdaxilələrdən sonra qanaxma riskini artırsa da, antikoaqulyasiyanın tam kəsilməsi tromboz səbəbindən antikoaqulyantlar qəbul edən xəstələrdə tromboemboliya riskini artırmış ola bilər.
Perioperativ (əməliyyat ətrafı) dövrdə antikoaqulyasiya terapiyasının tənzimlənməsində bir sıra mühüm faktorlar nəzərə alınmalıdır. Xüsusilə də, xəstəyə antikoaqulyasiyanın təyin edilməsinə səbəb və ya antikoaqulyasiya terapiyasına olan göstərişlər, istifadə edilən preparat və cərrahi müaxilənin növü və/və ya təcililiyi nəzərdən keçirilməlidir.
Davamlı antikoaqulyasiya alan xəstələrin çoxusu vitamin K antaqonistlərindən, əsasən də, varfarindən, istifadə edir. Varfarinin bioloji yarı parçalanma müddəti 36-42 saatdır.
Son illərdə hədəfə ünvanlanmış oral antikoaqulyantların istifadəsi də artmışdır. Həmin oral antikoaqulyantlara trombinin bir başa inhibitoru (məs., dabiqatran) və Faktor Xa inhibitorları (məs., rivaroksaban, apiksaban, edoksaban) daxildir. Bu preparatların vitamin K antaqonistlərindən ən mühüm fərqi yarı parçalanma vaxtının daha qısa olması və tələb olunduqda antikoaqulyasiyanın geri döndərilməsinin mümkünsüzlüyü və ya antidotun olmamasıdır.
Cərrahi əməliyyata gedəcək və ya invaziv müdaxilə olunacaq xəstənin aldığı antikoaqulyasiya terapiyasının modifikasiyası və ya dayandırılması ilə bağlı hər hansı qərar qəbul etməzdən öncə mümkün risklər və fayda nəzərdən keçirilməlidir.
Ümumiyyətlə, antikoaqulyasiya olunan xəstələrdə aşağıdakı məsələlər də xüsusi diqqət tələb edir:
- Varfarin və ya digər vitamin K antaqonisti ilə müalicə alan xəstələrdə həmin preparatların təsirinin aradan qaldırılması üçün bir neçə gün tələb olunur. Bu isə bir sıra hallarda aparılması təcili olan cərrahi müdaxilələrin ləngidilməsinə səbəb olur.
- Antikoaqulyasiyanın dərhal dayandırılması xəstələrdə hiperkoaqulyasiya vəziyyətinin inkişafına səbəb ola bilər.
- Cərrahi müdaxiləyə görə qəbulu dayandırılmış varfarinin təkrar qəbuluna başladıqdan sonra antikoaqulyasiyanın adekvat səviyyəsini təmin etmək üçün bir neçə gün tələb olunur.
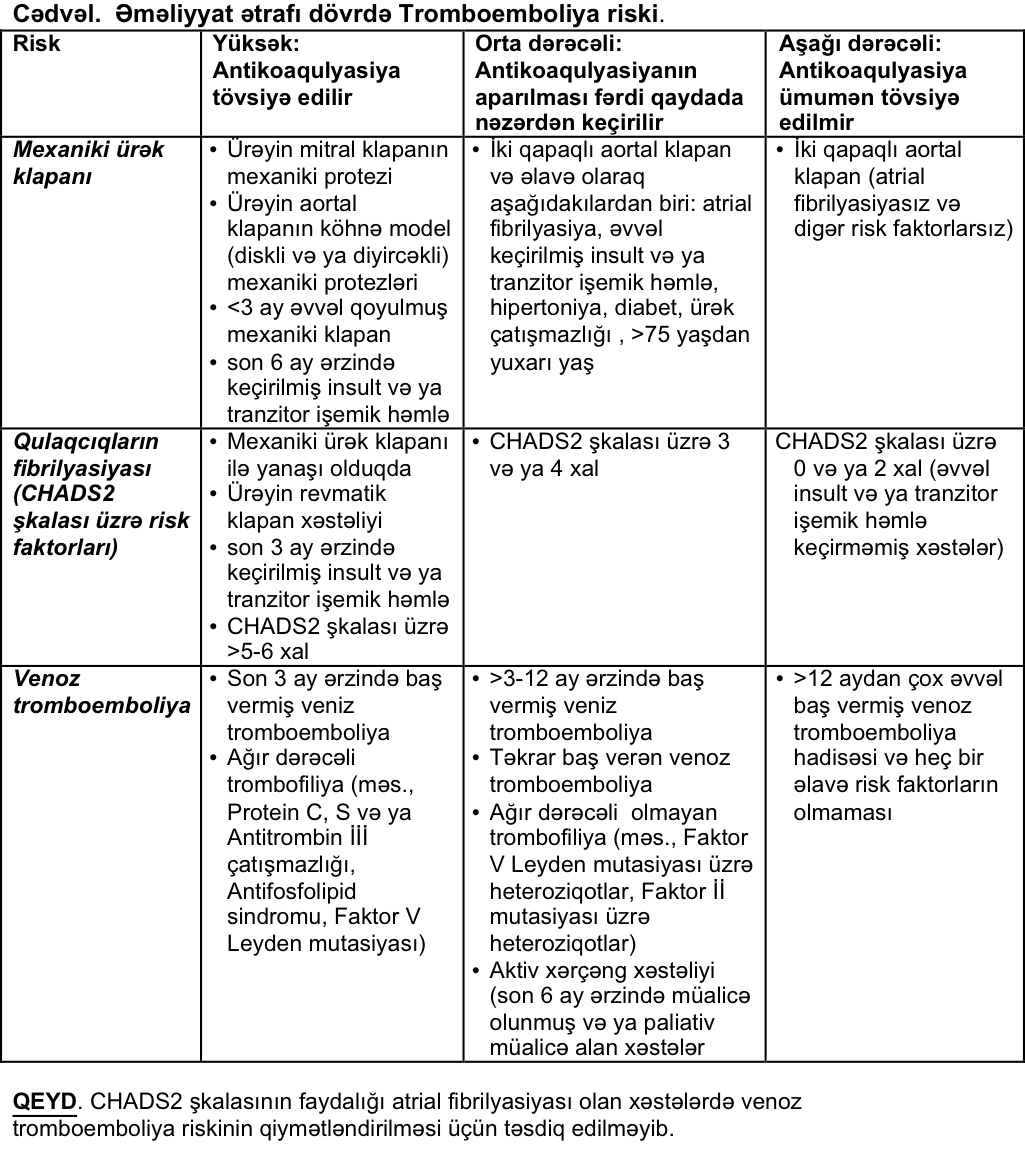
Arteriyal tromboemboliya riski olan xəstələr.
- Xronik atrial fibrilyasiya. Arteriyal tromboemboliya daha çox qulaqcıqların fibrilyasiyası hallarında rast gəlinir. Xəstələrin 60%-də embolik insult ya ölümlə nəticələnir, ya da ağır dərəcəli nevroloji defisitə səbəb olur. Ürəyin klapan xəstəliyi ilə əlaqədar olamayan atrial fibrilyasiyada varfarin qəbul etməyən xəstələrdə sistem emboliya riski ildə 4-5% olur. Varfarinin qəbulu isə həmin riski 60-70%-dək azaltmış olur. Burada qeyd edilməlidir ki, qulaqcıqların səyirici aritmiyası olan xəstələrdə tromboemboliya və insult risk müxtəlifdir. Buna görə də, qulaqcıqların fibrilyasiya olan xəstələrin müalicəsinə dair qərar fərdi qaydada verilməli və tromboemboliya riski ilə cərrahi müdaxilə zamanı qanaxma riski müqayisə edilməlidir. RE-LY adlı klinik tədqiqatdan məlum olmuşdur ki, varfarin və ya dabiqatran qəbul edən və invaziv prosedur və ya cərrahi müdaxilə alacaq xəstələrdə müdaxilə ətrafı dövrdə varfarin və ya dabiqatranın dayandırılması və antikoaqulyasiyanın venadaxili heparinlə aparılması postoperativ qanaxma riskini artırmış olur (3-5%). Tədqiqat onu da göstərmişdir ki, invaziv müdaxilə dövründə təkrar tromboemboliya riski orta və aşağı dərəcəli olan xəstələrdə antikoaqulyasiyanın qısa müddətə dayandırılması tromboemboliya riskini çox az artırmış olur. Buna görə də, əksər mütəxəssislər hesab edir ki, varfarin və ya dabiqatranın dayandırılması və onların əvəzində cərrahi müdaxilə dövründə heparin və ya aşağı molekul çəkili heparinin verilməsi yalnız təkrar tromboemboliya riski yüksək olan xəstələrdə məqsədə müvafiqdir.

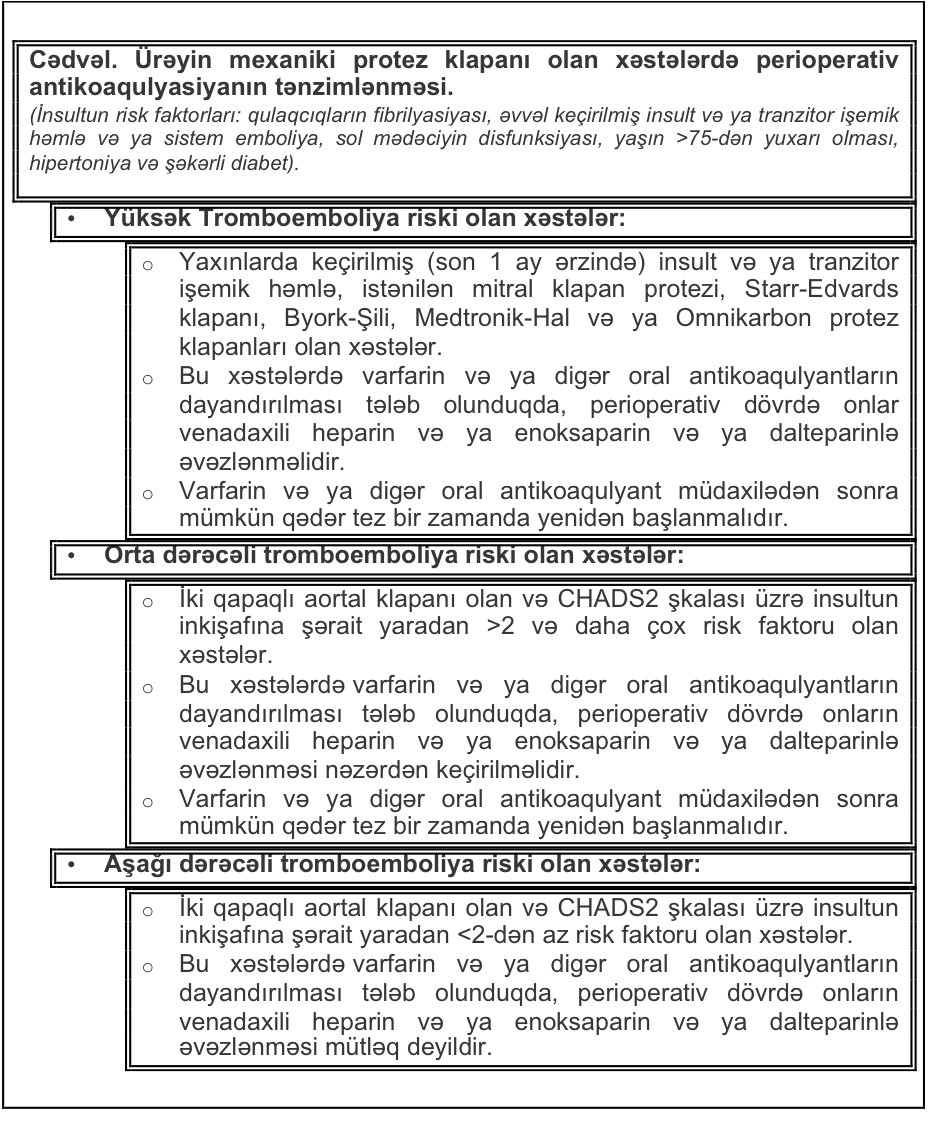
- Ürəyin protez klapanları olan xəstələr. Mexaniki ürək klapanı olan və varfarinlə müalicə alan xəstələrdə sistem embolizasiya (əsasən serebrovaskulyr hadisələr) halları ildə bir xəstəyə görə 0.7-1.0% olur, aspirinlə müalicə alan xəstələrdə 2.2% və antikoaqulyasiya almayan xəstələrdə - 4% olur. Bioprotez klapanların üstünlüyü ondan ibarətdir ki, onlardan sonra antikoaqulyasiya adətən cəmisi 3 ay aparılır və sistem emboliya riski sonradan çox aşağı olur.
- Digər yüksək risklə əlaqəli hallar. Genişlənmiş və zəif yığılan sol mədəcik və ya mədəcik daxilində trombların formalaşması və embolizasiyası ehtimalı olan sol mədəciyin anevrizması da tromboemboliyanın digər səbəblərinə aiddir.
- Sol mədəciyin disfunksiyası olan xəstələrdə sol mədəciyin atım fraksiyasının hər 5% azalması insult riskinin 18% artması ilə əlaqələndirilir. Bu qrup xəstələrdə varfarinlə antikoaqulyasiyanın aparılması insult riskini 81% azaldır. Həmin xəstələrdə yalnız aspirinin qəbulu isə insult riskini 56% azaltmış olur.
- Sol mədəciyin anevrizması olan xəstələrin 14-68%-də mədəcik daxilində tromblar müşahidə edilir.
ANTİKOAQULYASİYANIN DAVAM ETDİRİLMƏSİ HALLARINDA QANAXMA RİSKİ.
Antikoaqulyasiya alan xəstələrdə planlaşdırılan cərrahi əməliyyat ətrafı dövrdə antikoaqulyasiyanın davam etdirilməsi nətiəcində qanaxma riski xəstənin yaşı, digər yanaşı xəstəliklərin olub olmaması (məs., xronik böyrək çatışmazlığı), cərrahi müdaxilənin növü, antikoaqulyasiya terapiyasının növü, müddəti, habelə hemostaza təsir edən digər preparatların yanaşı qəbulu (heparin, aspirin, antiaqreqantlar) və antikoaqulyasiyanın dərəcəsindən asılıdır.
Cərrahi müdaxilə və ya invaziv prosedurun növü. Uzun davam edən, mürəkkəb və böyük həcmli cərrahi müdaxiləyə məruz qalan xəstələrdə qanaxma riski daha yüksək olur.
- Aşağı qanaxma riski olan prosedurlar. Əksər xəstələrdə antikoaqulyasiya terapiyasına dəyişiklik etmədən qanaxma riski aşağı olan cərrahi prosedurlar (məs., kataraktanın çıxarılması, koronar angioqrafiya, venoqrafiya, oynaqın aspirasiyası, stomatoloji prosedurlar, o cümlədən, diş çıxarılması, kiçik dəri prosedurları, artrosentez, sümük iliyinin biopsiyası) aparıla bilər. Bu xəstələrdə oral qəbul edilən vitamin K antaqonistləri İNR-in terapevtik dərəcənin aşağı sərhədində saxlanmaqla (İNR 1.7-2.3) davam etdirilə bilər.
- Yuxarı qanaxma riski olan prosedurlar. Daha mürəkkəb və ya qanaxma riski yüksək olan cərrahi prosedurların (məs., açıq ürək əməliyyatı, abdominal damar cərrahiyyəsi, kəllədaxili və ya spinal cərrahiyyə, böyük onkoloji cərrahi müdaxilə, uroloji prosedurlar) aparılması üçün vitamin K antaqonistlərin (məs., varfarin) qəbulunun dayandırılması və tromboemboliya riski yüksək olan xəstələrdə isə perioperativ dövrdə fraksiyalaşdırılmamış heparin və ya aşağı molekul çəkisi olan heparinin (enoksaparin) başlanması tələb olunur.
Qastroenterooji prosedurlar. Antikoaqulyasiya terapiyası alan xəstələrdə qastroenteroloji prosedurların (məs., endoskopiya, biopsiya və ya biopsiyasız) aparılması nəzərdən keçirildikdə prosedur səbəbindən ehtimal edilən qanaxma riski ilə antikoaqulyasiyanın dayandırılması səbəbindən inkişaf edə biləcək tromboemboliya riski müqayisə edilməlidir. Endoskopik prosedurlar zamanı antikoaqulyasiyanın tənzimlənməsinə dair təlimat və tövsiyələrlə www.uptodate.az məlumat bazasında yerləşdirilmiş ayrıca məqalədən tanış ola bilərsiniz.
Stomatoloji və ya dəri patologiyalarında cərrahi müdaxilələr. Varfarinlə antikoaqulyasiya olunan xəstələrdə İNR terapevtik səviyyədə olduqda, dişin çıxarılması proseduru səbəbindən ciddi qanaxma riski çox minimal olur. Əlçatan olduqda, antikoaqulyasiya olunan xəstələrdə stomatoloji prosedurlardan əvvəl və sonra ağız boşluğunun ən azı 2 gün və gündə 4 dəfə aminokapron turşusu və ya traneksamik turşu ilə yaxalamaq damaq qanaxmasının məhdudlaşdırılmasına yardım etmiş olur. Stomatoloji prosedurlardan sonra ağrının tənzimlənməsi üçün aspirin, QSİƏP-ların və ya COX-2 selektiv inhbitorlarının istifadəsi tövsiyə edilmir.
Vitamin K antaqonistləri qəbul edən xəstələrdə dəri əməliyyatlarının, o cümlədən, patoloji törəmələrin və dəri xərçənginin biopsiyası və ya rezeksiyasının aparılması təhlükəsizdir.
Həm dəri, həm də stomatoloji prosedurlar zamanı profilaktik antikoaqulyasiyanın (varfarin və ya antiaqreqant terapiyası) dayandırılması və prosedur ətrafı dövrdə venadaxili heparinin verilməməsi nəticəsində tromboemboliya riski aşağıdır (0.5%).
İnvaziv ürək prosedurları. Böyük Britaniya və ABŞ-da aparılmış tədqiqatdan (BNK Online bRiDging REgistRy, BORDER) məlum olmuşdur ki,
- Vitamin K antaqonistləri ilə antikoaqulyasiya olunan xəstələrdə invaziv ürək prosedurlarının (məs., ürəyin kateterizasiyası, peysmeykerin implantasiyası, cərrahi prosedur) aparılması üçün 94% hallarda vitamin K antaqonistinin dayandırılması ilə yanaşı perioperativ dövrdə aşağı molekul çəkili hepairnlə əvəzləyici terapiya başlanmışdır. Həmin xəstələrdə enoksaparin profilaktik (2% hallarda), yarı-profilaktik (78% hallarda) və ya tam müalicəvi dozalarda (20% hallarda) verilmişdir.
- Qeyd edilməlidir ki, həmin tədqiqatlarda qanaxma riskinin proqnozlaşdırılması üçün bir sıra şkalalar istifadə edilib. Lakin, HASBLED abreviaturası ilə tanınan və qanaxma riskinin qiymətləndirilməsi üçün tətbiq edilən şkala atrial fibrilyasiyası olan və olmayan xəstələrdə qanaxma hadisəsinin baş verməsi ehtimalını daha düzgün proqnozlaşdırmağa imkan verib.
- HASBLED - (hipertoniya, qeyrinormal böyrək və ya qaraciyər funksiyaları, insult, anamnezdə qanaxma hadisəsi və ya qanaxmaya meyillik, İNR-ın qeyri-stabilliyi, yaşın 65-dən yuxarı olması və yanaşı antiaqreqant dərmanlardan istifadə və ya spirtli içkilərin qəbulu) - şkalası üzrə >3-dən çox xal almış xəstələrdə qanaxma ehtimalı yüksək olduğundan, həmin xəstələrdə invaziv prosedurların aparılması zamanı çox ehtiyyatlı olmaq tələb olunur.
- cərrahi əməliyyat və ya invaziv prosedurun aparılmasına qədər olan vaxt,
- Vitamin K antaqonistlərinin qanda yarı xaric edilmə vaxtı (məs., varfarin üçün 36-42 saat, acenocoumarol üçün 8-12 saat və fenprocoumon üçün isə 96-140 saat),
- ehtimal edilən qanaxma həcmi və trombotik risk.
- İnvaziv və ya cərrahi prosedurlardan əvvəl dabiqatranın dayandırılması. Kreatinin klirensi >50 ml/dəqiqədən yüksək olan xəstələrdə dabiqatran prosedurdan 1-2 gün əvvəl dayandırılır. Kreatinin klirensi <50 ml/dəqiqədən az olan xəstələrdə isə dabiqatran prosedurdan 3-5 gün əvvəl dayandırılır. Böyük cərrahi əməliyyat, spinal punksiya, spinal və ya epidural kateterin qoyulması və ya digər yüksək qanaxma riski olan və ya hemostazın daha ciddi təmin edilməsini tələb edən əməliyyatlardan əvvəl isə dabiqatranın qəbulunun daha erkən dayandırması nəzərdən keçirilə bilər. Cərrahi əməliyyatdan öncə dabiqatranın qandan təmizləndiyinə əmin olmaq üçün aPTT və ya trombin laxtalanma vaxtı müəyyən edilməli və norma daxilində olması təsdiqlənməlidir.
- Prosedurdan sonra dabiqatranın qəbulunun bərpası. Cərrahi əməliyyat və ya invaziv prosedurdan sonra hemostaz təmin edildikdə dabiqatranın qəbulu davam etdirilə bilər. Dabiqatran çox sürətli təsirə malik olduğundan (təsir effektinin zirvəsi qəbulundan 2-3 saat sonra müşahidə edilir), onun yenidən başlanmasında çox ehtiyyatlı olmaq tələb olunur. Xüsusilə də, qanaxma riski yüksək olan və/və ya böyük cərrahi əməliyyat keçirmiş xəstələrdə dabiqatranın başlanmasında öncə risklər qiymətləndirilməlidir. Qanaxma riski yüksək olan xəstələrdə və/və ya qanaxma riskini artıran cərrahi prosedurlardan sonra dabiqatranın yenidən başlanmasının ən azı 2-3 gün gecikdirilməsi məqsədə müvafiq hesab ediləbilər. Tromboemboliya riski yüksək olan xəstələrdə isə əməliyyatdan sonrakı ilk 2-3 gün ərzində ya dabiqatran daha kiçik dozada (110 mq gündə 1 dəfə) başlana bilər, ya da aşağı molekul çəkili heparin inyeksiyası verilə bilər.
- Müvəqqəti əvəzləyici antikoaqulyasiyanın tələb olunması halları. Dabiqatranın təsiri sürətli olduğundan onun yenidən başlanmasınadək antikoaqulyasiyanın müvəqqəti olaraq heparin və ya enoksaparinlə aparılması tələb olunmur.
- Heparin və ya aşağı molekul çəkili heparin alan xəstələrdə dabiqatranın yenidən başlanması. Cərrahi əməliyyatdan sonra heparin və ya aşağı molekul çəkili heparin qəbul edən xəstələrdə dabiqatranın yenidən başlanması nəzərdən keçirildikdə,
- dabiqatranın dozası heparin infuziyası dayandırılan kimi verilir və ya
- aşağı molekul çəkili heparinin növbəti dərialtı inyeksiyasına 2 saatdan az vaxt qalmış onun əvəzinə verilir.
- Aspirin.
- Ürək-damar hadisəsinin baş vermə riski yüksək və orta dərəcəli olan xəstələrdə Aspirin perioperativ dövrdə davam etdirilməlidir.
- Aşağı risk qrupuna aid xəstələrdə Aspirin cərrahi müdaxilədən 7-10 gün əvvəl dayandırılmalıdır.
- Ürək üzərində cərrahi əməliyyat olunacaq xəstələrdə Aspirin perioperativ dövrdə davam etdirilir.
- Perioperativ dövrdə Aspirinin qəbulu dayandırılıbsa, onun cərrahi müdaxilədən dərhal sonra qəbulunun bərpa edilməsi cərrahla məsləhətləşmədən sonra mümkündür.
- Tienopiridin qrupuna aid antiaqreqantlar - Klopidrogel / Tikaqrelor / Prasuqrel:
- Koronar arteriyanın stentləşməsindən sonra yuxarıdakı antiaqreqantlar qəbul edən xəstələrdə cərrahi müdaxilənin aparılması tələb olunursa:
- Metal stent: mümkündürsə cərrahi müdaxilə stentin qoyulmasından 6 həftə sonraya keçirilməlidir.
- Dərman ifraz edən stent: mümkündürsə cərrahi müdaxilə stentin qoyulmasından ən azı 6 ay sonraya keçirilməlidir.
- Cərrahi müdaxilənin gecikdirilməsi mümkün olmadıqda, metal və ya dərman ifraz edən stent almış xəstələrdə antiaqreqantlar perioperativ dövrdə davam etdirilir.
- Əgər dərman ifraz edən stent almış xəstədə cərrahi müdaxilə 6-12 ay ərzində aparılmalıdırsa, bu zaman həmin xəstələrdə Aspirin 81 mq fasiləsiz davam etdirilir, Klopidrogel cərrahi müdaxilədən 5 gün əvvəl dayandırıla bilər və cərrahi müdaxilədən dərhal sonra 300 mq yükləyici doza ilə təkrar başlanmalı və daha sonra 75 mq gündəlik doza ilə davam etdirilməlidir.
- Cərrahi müdaxilədən sonra xəstənin per oral qəbulu mümkün olmadıqda, həmin dərmanlar nazoqastrik zondla xəstəyə verilməlidir.
- Koronar arteriyanın stentləşməsindən sonra yuxarıdakı antiaqreqantlar qəbul edən xəstələrdə cərrahi müdaxilənin aparılması tələb olunursa:
- Aortal koronar şuntlama əməliyyatına gedən xəstələrdə:
- Klopidrogel əməliyyatdan 5 gün əvvəl dayandırılmalıdır.
- Tikaqrelor əməliyyatdan 5 gün əvvəl dayandırılmalıdır.
- Prasuqrel əməliyyatdan 5-7 gün əvvəl dayandırılmalıdır.
- Dipiridamol və Silostazol qəbul edən xəstələrdə:
- Cərrahi əməliyyatdan 1-2 gün əvvəl dayandırılır.
- əvvəl keçirilmiş insult və ya sistem emboliya
- ürəyin mexaniki mitral klapanı
- mexaniki aortal klapan və insultla bağlı əlavə risk faktorlar
- qulaqcıqların fibrilyasiyası və insultla bağlı bir neçə risk faktorların mövcudluğu(CHADS2 şkalası üzrə >4)
- son 3 ay ərzində baş vermiş venoz tromboemboliya hadisəsi
- aktiv koronar və ya periferik damar xəstəliyi
- varfarinin əvvəl dayandırılması nəticəsində tromboemboliyanın baş verməsi
- böyük ürək və ya damar cərrahiyyəsi
- varfarinlə uzun müddətli antikoaqulyasiya alan və tromboemboliya riski aşağı olan xəstələrin böyük hissəsində perioperativ dövrdə əvəzləyici antikoaqulyasiyasız varfarinin <5 gündən az müddətə dayandırılması tələb olunmaya bilər. Həmçinin, bu xəstələrdə heparin və ya enoksaparinlə əvəzləyici antikoaqulyasiya əksinə perioperativ dövrdə qanaxmaya səbəb ola bilər.
- İnsult və ya digər tromboemboliya riski yüksək olan xəstələrdə (CHADS2>4, yəni dörddən çox risk faktoru olan xəstələrdə) İV heparin və ya dərialtı enoksaparinlə əvəzləyici antikoaqulyasiyanın aparılması tövsiyə oluna bilər.
- tromboemboliya riski aşağı və ya orta dərəcəli olan və cərrahi müdaxilə nəticəsində qanaxma riski orta və ya yüksək dərəcəli olan xəstələrdə, əvəzləyici antikoaqulyasiya subterapevtik dozada olan enoksaparinlə aparıla bilər.
- Bu qrup xəstələrdə enoksaparin 40 mq dərialtına gündə 1 dəfə olmaqla vurulur və İNR <2.0-dan aşağı olanda başlanır, cərrahi müdaxilənin gününədək davam etdirilir və əməliyyatdan sonrakı gün yenidən başlanır. Hemostaz tam təmin olunduqda və qanaxma riski az olduqda isə xəstənin qəbul etdiyi per oral antikoaqulyasiya preparatı ilə müalicə başlanır və əvəzləyici terapiya dayandırılır.
- Fraksiyalaşdırılmamış heparin. Bu preparat İV infuziya kimi verilir və yükləyici dozadan sonra infuziya davam etdirildikdə (xüsusi sxem üzrə) xəstənin aPTT tez-tez monitorinq olunur. Hədəf aPTT normadan 1.5-2.0 dəfə çox olmalıdır (aPTT adətən 50-70 arası saxlanılır). Əksər xəstələrdə heparin İV infuziyasına başlamazdan əvvəl 5.000 İU heparin birdəfəlik yükləyici dozada vurulur və daha sonra 24 saatda 30.000 İU heparin infuziyası aparılır.
- Aşağı molekul çəkili heparin. Bu preparatlar qrupundan daha çox enoksaparin və dalteparin geniş istifadə edilir. Enoksaparin həm terapevtik dozada (1 mq/kq gündə 2 dəfə), həm də subterapevtik dozada (1 mq/kq gündə 1 dəfə və ya 40 mq gündə 2 dəfə) istifadə edilə bilər. Dalteparin terapevtik dozada (200 beynəlxalq vahid/kq gündə 1 dəfə) və ya tələb olunduqda subterapevtik dozada da verilə bilər.
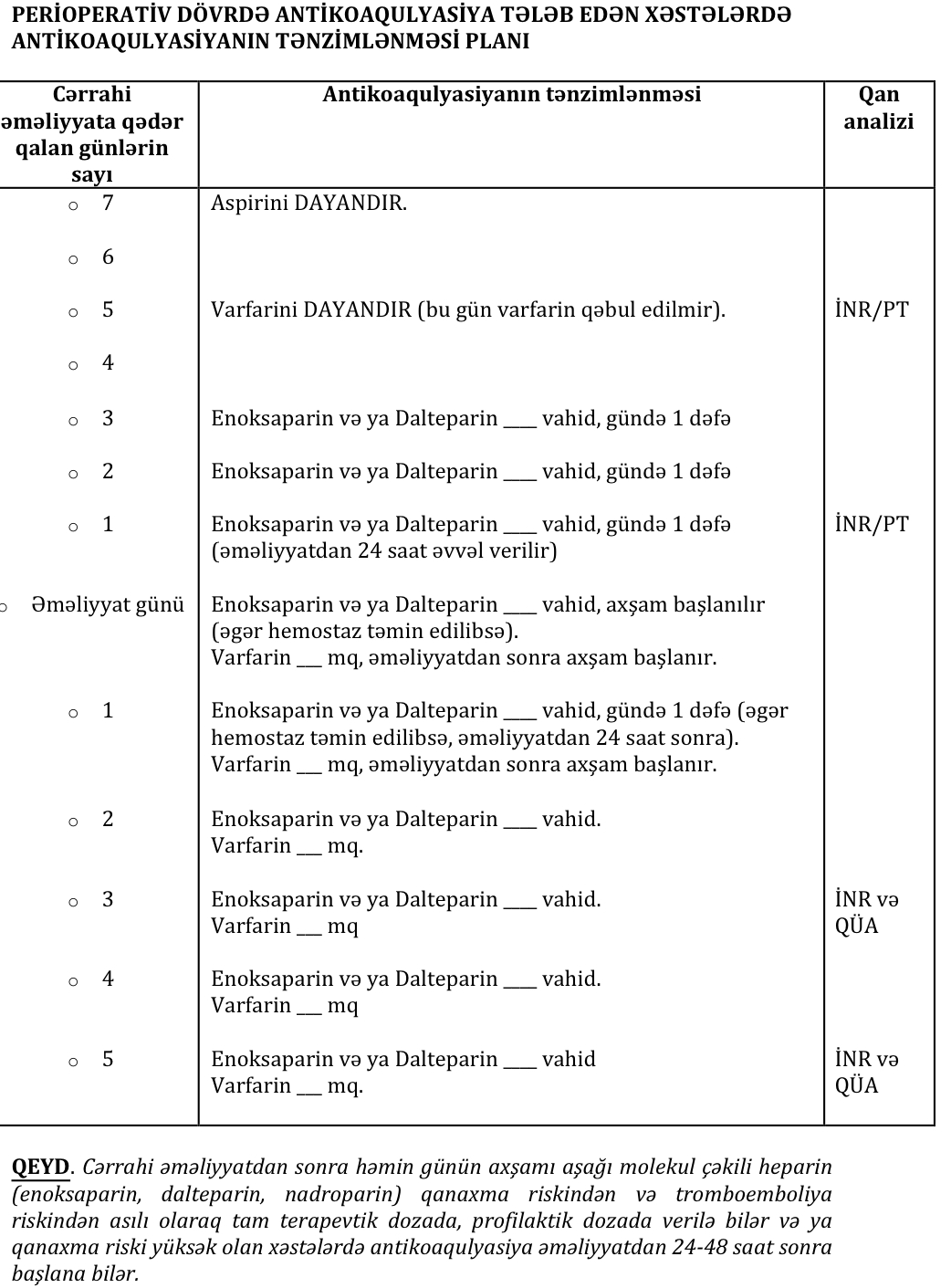
- Bir sıra araşdırmalara görə əməliyyatdan öncə dayandırılmasına baxmayaraq aşağı molekul çəkili heparinin antikoaqulyasiya təsiri hələ 24 saat da davam edir. Bunu nəzərə alaraq, 2012-ci ildə Amerika Döş Həkimləri Koleci tövsiyə etmişdir ki, cərrahi prosedur günü aşağı molekul çəkili heparinin ümumi gündəlik dozasının yarısı verilsin.
- Aşağı molekul çəkili heparinlə əvəzləyici antikoaqulyasiya adətən planlaşdırılmış cərrahi müdaxilə və ya prosedurdan 3 gün əvvəl başlanır və sonuncu doza əməliyyatdan 24 saat əvvəl vurulur. Əgər xəstədə gündə iki dəfə dərialtına vurulan enoksaparin istifadə edilirsə, bu xəstələrdə enoksaparinin əməliyyatdan əvvəlki axşam dozası vurulmur. Əgər xəstələrdə gündə bir dəfə vurulan dalteparin istifadə edilirsə, bu xəstələrdə cərrahi müdaxilədən öncəki gün dalteparinin ümumi gündəlik dozasının yalnız yarısı vurulur.
- Profilaktik dozada aşağı molekul çəkili heparin alan xəstələrdə enoksaparin və ya dalteparinin sonuncu dozası əməliyyatdan 12 saat əvvəl vurulmalıdır.
- Əgər cərrahi və ya invaziv müdaxilə venoz tromboemboliya hadisəsindən sonra birinci ay ərzində aparılarsa, həmin xəstələrdə antikoaqulyasiya davam etdirilmədikdə təkrar tromboemboliya riski hər günə 1%-dır. Venadaxili heparin infuziyası qanaxma hallarının artmasına səbəb olmasına baxmayaraq, bu qrup xəstələrdə heparin infuziyası xəstələnmə hallarının ciddi şəkildə azaldılmasına imkan verir. Buna görə də, bu qrup xəstələrdə perioperativ dövrdə əvəzləyici antikoaqulyasiyanın aparılması tövsiyə edilir.
- Əgər cərrahi və ya invaziv müdaxilə venoz tromboemboliya hadisəsindən sonrakı ikinci və üçüncü aylar ərzində aparılarsa, həmin xəstələrdə təkrar tromboemboliya riski xeyli aşağı olur. Bu qrup xəstələrdə əvəzləyici antikoaqulyasiya terapiyası kimi venadaxili heparin infuziyasının perioperativ dövrdə verilməsinin böyük faydası və təsiri yoxdur. Lakin, həmin xəstələrdə tromboemboliya riskini artıran digər yanaşı risk faktorlar olarsa (məs., uzun davam edən hospitalizasiya müddəti, yataq xəstəsi olması), bu hallarda əvəzləyici antikoaqulyasiyanın aparılması tövsiyə edilir. Risk faktorları olmayan xəstələrdə əməliyyatdan öncə əvəzləyici antikoaqulyasiya aparılmasa belə, onlarda cərrahi müdaxilədən sonra venoz tromboemboliya riski artdığı üçün, əməliyyatdan sonra heparin infuziyası ilə antikoaqulyasiyanın başlanması tövsiyə edilir.
- Əgər cərrahi və ya invaziv müdaxilə venoz tromboemboliya hadisəsindən üç aydan çox müddət keçdikdən sonra aparılarsa, həmin xəstələrdə əvəzləyici antikoaqulyasiyanın başlanmasına ehtiyac duyulmur. Bu qrup xəstələrdə antikoaqulyasiya səbəbindən qanaxma riski venoz tromboemboliyanın profilaktikasının verdiyi faydadan daha yüksək olur. Həmin xəstələrdə tromboemboliya hadisələrinin profilaktikası üçün müvafiq profilaktik tədbirlər - məs., profilaktik dozada dərialtı enoksaparin və ya dalteparin, və ya ardıcıl kompressiya cihazları - istifadə edilə bilər.
- Fraksiyalaşdırılmamış heparinin İV infuziyası cərrahi müdaxilədən ən azı 4 saat əvvəl dayandırılmalıdır. Əgər əməliyyatdan öncə əvəzləyici antikoaqulyasiya kimi aşağı molekul çəkili heparin (enoksaparin, dalteparin, nadroparin) istifadə edilibsə, onun cərrahi əməliyyatdan 24 saat əvvəl dayandırılması tələb olunur.
- Bu tövsiyələr kiçik həcmli prosedurlar keçirəcək xəstələrə (dəri biopsiyası, stomatoloji prosedurlar) şamil edilməyə bilər. Lakin, bütün hallarda əmin olmaq lazımdır ki, əməliyyatdan öncə xəstənin İNR-ı terapevtik göstəricidən yüksək deyil.
- Arteriyal tromboemboliya baş vermiş xəstələrdə ilk ayda planlı cərrahi müdaxilələrin aparılması tövsiyə edilmir. Əgər cərrahi müdaxilənin aparılması vacibdirsə, həmin xəstələrdə pre- və postoperativ dövrdə heparinlə əvəzləyici antikoaqulyasiyanın aparılması tövsiyə edilir. Lakin, burada cərrahi əməliyyatdan sonrakı dövrdə qanaxma riski mütləq nəzərdən keçirilməlidir.