GİRİŞ.
Təbabətdə, əksər hallarda, müalicədən əvvəl xəstəliyin diaqnozu qoyulur. Uzun müddətdir ki, ağırlaşmalar baxımından yüksək risk qrupuna aid olan xəstələrin erkən müəyyən edilməsi üçün müvafiq təlimatlar və qaydalar mövcuddur. Bu cür yanaşmaya “proqnozlaşdırma məqsədilə müayinə” deyilir. Həmin yanaşmanın əsas məqsədi risk qrupuna aid olan xəstələrin müəyyən edilməsi və həmin risklərin aradan qaldırılması və ya təsirinin minimuma endirilməsi üçün müvafiq strategiya və yanaşmaların tətbiqidir.
Ümumiyyətlə, həkimlər özlərinə alimlər kimi baxır. Həkimlərin xəstəyə təklif etdiyi müayinə və müalicə metodları əksər hallarda kliniki tədqiqatlar və araşdırmaların nəticələrinə əsaslanır. Xəstələrdən toplanan anamnez və aparılan fiziki müayinə nəticəsində həkimlər həm də xəstənin öz sağlamlığı barədə maarifləndirilməsinə və müayinə-müalicə planında daha fəal iştirak etməyə sövq edir. Çox saylı tədqiqatlar artıq sübutə yetirilib ki, öz xəstəliyini daha yaxşı başa düşən və müalicə prosesində daha fəal iştirak edən xəstələr daha sürətlə yaxşılaşır və proqnoz baxımından onların qısa və uzun müddətli mortalite və morbidlik nəticələri daha ürək açan olur.
Xəstənin əməliyyata və ya prosedura hazırlanması məqsədilə cərrahların əksəriyyəti kliniki tədqiqatlarda faydası təsdiq edilməmiş, lakin geniş tətbiq olunan - sıradan testlərin aparılmasını təyin edir. Bu növ sıradan testlər ona görə belə adlanır ki, onların keçirilməsi üçün əksər hallarda heç bir kliniki göstəriş olmur. Bəzi hallarda isə ağır xəstələrdə müxtəlif yanaşı xəstəliklərin olmasına baxmayaraq, cərrahi əməliyyat və ya prosedur aparılmalı olur. Və aydındır ki, ağır olan və ya xeyli zəifləmiş olan xəstələrdə əməliyyat və ya prosedurdan əvvəl “proqnostik” və ya “sıradan preoperativ testlər” aparılarsa, onlar bir sıra problemlər üzə çıxardacaqdır. Lakin, həmin testlərin nəticələrinin həkimin taktikasına və ya əməliyyatın/prosedurun aparılıb aparılmamasına təsir edəcəyi böyük sual altında olur.
Əməliyyata hazırlanan xəstələrdə yaş, xəstənin funksional imkanları və yanaşı xəstəlikləri, habelə əməliyyatın növü operativ cərrahi riskin dərəcəsinin təyin edilməsinə təsir göstərir. Damarlarda aparılan prosedurlar, habelə uzun və mürəkkəb torakal, abdominal və ya baş və boyun prosedurları da yüksək operativ riskli prosedurlara daxil edilir.
Bu məqalənin əsas məqsədi aşağıdakılardan ibarətdir:
- Xəstənin cərrahi əməliyyat stresinə dözümlüyünü qiymətləndirmək üçün cərrahın istifadə edə biləcəyi alətləri tanımaq,
- Preoperativ funksional vəziyyətin qiymətləndirilməsində praktiki aspektləri müəyyən etmək,
- Cərrahi stresin dərəcəsini ölçmək üçün metodların təhlilini aparmaq,
- Spesifik qrup xəstələdə cərrahi riskin azaldılması üçün müvafiq strategiyalar təklif etmək,
- Sıradan preoperativ testlərin aparılmasına olan göstərişləri müəyyən etmək.
Preoperativ laborator testlər
Cərrahlar tərəfindən preoperativ testlərin təyin edilməsinə çoxsaylı səbəblər mövcuddur. Ümumiyyətlə, təyin edilmiş testlərin sayı ilə xəstəyə göstərilən qayğı və ya həkimin kompetentliyi arasında çox zəif korrelyasiya vardır. Və təyin edilmiş testlərdə xeyli fərqlər onu deməyə əsas verir ki, bir çox hallarda təyin edilmiş testlərin bir qismi lazımsız yerə təyin edilir.
Bəzi cərrahlar preoperativ testləri xəstə tərəfindən məhkəməyə verilmək qorxusundan edir, bəziləri şübhə altında olmayan hansısa xəstəliyin diaqnostikası üçün edir və bəziləri isə sadəcə təlimləri zamanı buna vərdiş edib. Aparılmış çox saylı tədqiqatlar və araşdırmalar aşağıdakı ümumi nəticələrə gəlmişdir:
- Sağlam asimptomatik şəxslərdə kliniki göstəriş olmadıqda preoperativ laborator analizlərin aparılmasında heç bir kliniki əhəmiyyət olmur,
- Məlum xəstəliyi olan şəxslərdə isə çox az əhəmiyyətə malik olur,
- Əksər hallarda laborator testlərin yalnız 1-2%-də anormal nəticələr əldə edilir,
- Əldə olunan nəticələrin əksəriyyəti isə əvvəlcədən xəstənin kliniki vəziyyəti əsasında da təxmin edilə bilərdi,
- Anormal test nəticələri əksər hallarda müalicə taktikasını dəyişmir,
- Əldə edilmiş anormal nəticələrin əksəriyyəti müalicə həkimi tərəfindən heç nəzərə də alınmır,
- Həmin testlərin aparılmaması isə xeyli miqdarda maliyyə vəsaitinin ekonomiyasına imkan verə bilər.
Tarixə nəzər salsaq görə bilərik ki, 1960-cı illərdə avtomatlaşdırılmış kliniki laborator analizatorlarının istifadəyə verilməsi, gərəksiz laborator testlərin təyin edilməsi hallarının sayı xeyli artırmışdır. 1980-ci illərdə aparılmış araşdırmadan məlum olmuşdur ki, preoperativ test məqsədilə həkimlərin təyinatı əsasında QÜA və leykoformula, PT, PTT, trombositlərin sayı və qanda sidik cöhvəri, kreatinin, Na, K, Cl, CO2 və şəkərin təyin edilməsi “preoperativ protokol” əsasında aparılmışdır. Bu analizlərin təhlili göstərmişdir ki, həmin testlərin 60% aparılmasına kliniki göstərişlər olmamışdır. Yalnız 0.22% hallarda testlərin anormal nəticəsi cərrahi müalicə və ya anesteziya protokolunun modifikasiyasına təsir edə biləcək nəticələr olmuşdur.
Həmin araşdırmaların müəllifləri belə nəticəyə gəlmişdir ki, preopertiv testlər yalnız kliniki cəhətdən göstəriş olan, məlum xəstəliyə malik olan və ya nəticələrdən asılı olaraq cərrahi taktikanın və ya müalicənin dəyişdirilə biləcəyi düşünülən xəstələrdə aparılmalıdır.
Çoxsaylı müzakirələr və tədqiqatlar göstərmişdir ki, həkimlər və cərrahlar tərəfindən əsasən iki növ laborator testlər təyin edilir - selektiv və sıradan testlər. Sıradan testlər dedikdə əsasən sağlam asimptomatik şəxslərdə məlum olmayan xəstəlik və ya pozuntunun aşkarlanmasına yönəlir. Tədqiqatlar göstərir ki, sıradan testlərin təyini tibbi və cərrahi müalicənin aparılmasına, anestezioloq tərəfindən xəstənin aparılmasına təsir etməmiş olur.
Selektiv testlər isə məlum xəstəliyi olan və ya anamnez və fiziki müayinə, planlaşdırılan invaziv prosedur və veriləcək anestetikdən asılı olaraq, təyin edilmiş testlərdir. Bu testlərin nəticəsi həkimlərə və xüsusilə də, anestezioloqlara daha düzgün qərarların qəbuluna yardım göstərə bilir.
2003-cü ildə ABŞ-da aparılan müzakirələr nəticəsində aşağıdakı tövsiyələr ərzəyə gəlmişdir:
- Klinisistlər (həkimlər) yalnız o zaman hansısa laborator test təyin etməlidir ki, onun anormal nəticəsi xəstənin müayinə və müalicəsi prosesinə təsir edə bilər.
- Əgər anormal test nəticəsi əldə olunubsa, həkim onunla bağlı nə düşündüyünün xəstənin xəstəlik tarixində qeyd etməklə sənədləşdirməlidir.
- Cərrahiyyədən əvvəl selektiv cəhətdən testlər təyin etdiyinə görə həkimlər tənqit edilməməlidir.
- Sıradan bütün xəstələrədə preoperativ testlər təyin edən həkimlər və tibb müəssisələri, öz xəstələrini sadəcə xeyli xərcə salmış olur və heç bir əlavə kliniki dəyər əldə etmir.
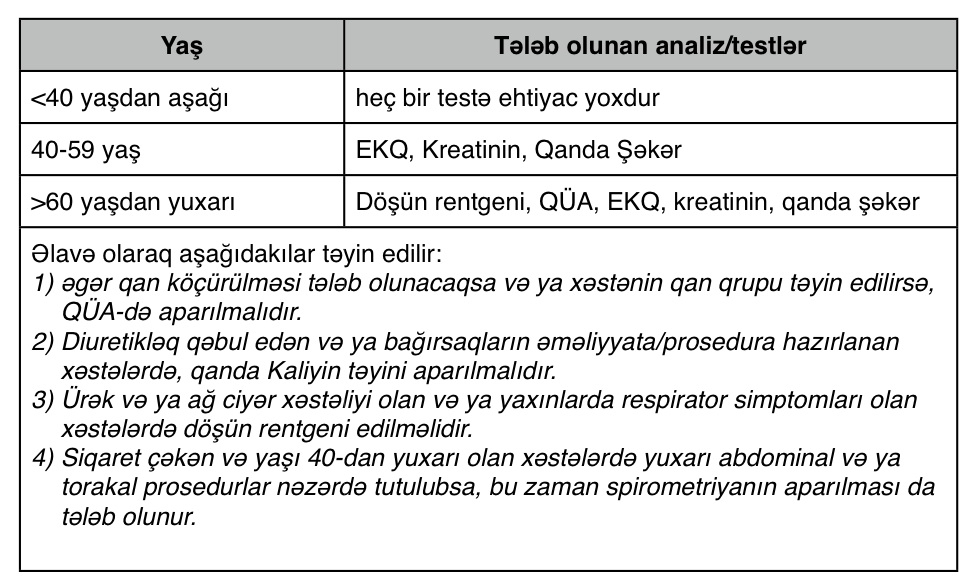
Araşdırmalardan həm də məlum olur ki, bəzi testlər xəstənin yaşı və cinsi əsasında təyin edilir. Yaşın və cinsin xüsusi əhəmiyyət kəsb etdiyini nəzərə alaraq, həmin testlərin əksəriyyətinin təyin edilməsində problemlər olmur. Lakin, burada xüsusi məqam ondan ibarətdir ki, yaş və ya cinsdən asılı olaraq preoperativ məqsədlə təyin edilən laborator analizlər/testlər, həmin xəstələrdə cərrahi əməliyyat planlaşdırılmadıqda belə təyin edilməsi zəruri olan analiz və testlər olmalıdır. Yəni həmin xəstələrin yaşı və cinsindən asılı olaraq, məlum qaydalara və ya təlimatlara əsasən ümumi skrininqin keçirilməsi zəruri sayılırsa, deməli, həmin xəstələrin preoperativ hazırlığında da eyni dərəcəli skrininqin keçirilməsi nəzərdən keçirilə bilər.
Meyo klinikasında tətbiq edilən preoperativ analizlərin sxemi:
Xəstəlik tarixçəsində və anamnezdə nəyə diqqət yetirmək gərəkdir?
Ümumiyyətlə, insanlar yaşlaşdıqca səhətləri pisləşir. Məhz buna görə də, yaşı yuxarı olan xəstələrdə ürək-damar xəstəliklərinin vəziyyətini əks etdirən testlərin aparılması zəruri sayıla bilər. Xüsusən də, stenokardiya, əvvəl keçirilmiş miokardın infarktı, və koronar arteriyaların xəstəliyinə təsir edən diabet, hipertenziya, piylənmə və yaşın yuxarı olması məsələlərinə daha çox əhəmiyyət verilməlidir.
Ürək riskinə dair əlamətlər
Lee və onun həmkarları Yenidən işlənmiş Ürək Risk İndeksini hazırlamış və onu 6 əsas göstəricilər üzərində qurmuşdur:
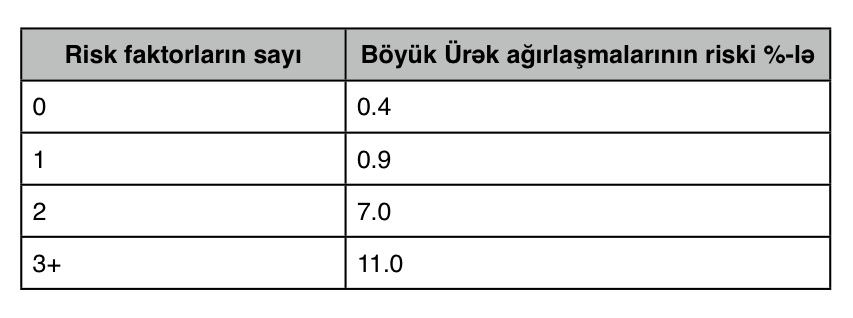
Bu altı kliniki risk faktorlara aşağıdakılar aiddir:
- yüksək riskli cərrahiyyə,
- ürəyin işemik xəstəliyi (miokardın infarktı, pozitiv tredmil testi, nitroqliserindən istifadə, hazırda olan döşdə ağrı, EKQ-də patoloji Q-dalğaları),
- durğunluqlu ürək çatışmazlığı (xəstəlik tarixçəsində qeyd olunmuş, ağ ciyər ödemi, paroksizmal gecə təngənəfəsliyi (nocturnal dyspnea), S3 və ya ağ ciyərin rentgenində müvafiq görüntülər),
- beyin-damar xəstəlikləri (tranzitor işemik hücum və ya beyin-damar hadisəsi),
- insulindən asıllı diabet,
- böyrək çatışmazlığı (qanda kreatinin davamlı artımı >2.0 mq/dL.
Ürək xəstəlikləri baxımından xəstələrin preoperativ müayinəsi məqsədilə Amerika Kardioloqlar Cəmiyyəti və Amerikanın Ürək Assosiasiyası aşağıdakı alqoritmi təklif edib:
Addım 1. cərrahi əməliyyatın nə dərəcədə təcili olub olmadığı,
Addım 2. aktiv yəni hazırda mövcud olan ürək problemlərinin araşdırılması, o cümlədən, kəskin koronar sindrom, qeyri-stabil stenokardiya, dekompensasiya olunmuş ürək çatışmazlığı, əhəmiyyət kəsb edən dizritmiyalar, və ürək klapanlarının ağır xəstəliyi. Əgər bu sadalanan hallardan hansısa mövcuddursa və əməliyyat planlıdırsa, bu zaman xəstənin müayinəsi davam etdirilməli və həmin xəstəliklər stabilləşdirilməli və/və ya müalicə edilməlidir.
Addım 3. Əgər hazırda heç bir aktiv ürək xəstəliyi yoxdursa və əməliyyatın özü aşağı risklidirsə, bu zaman cərrah əməliyyata başlaya bilər.
Addım 4. Bu addım orta və yüksək riskli cərrahi əməliyyatlar keçirəcək xəstələrə aiddir. Bu hallarda, xəstənin funksional vəziyyəti qiymətləndirilməlidir. Əgər xəstə asimptomatikdirsə və funksional statusu yaxşıdırsa, planlaşdırılmış əməliyyat keçirilə bilər. Əgər xəstə simptomatikdirsə və ya funksional vəziyyəti pisdirsə (adətən 4 MET (metabolik ekvivalent) tələb edən fəaliyyəti yerinə yetirmək bacarığı əsasında qiymətləndirilir), xəstənin müayinəsi davam etdirilməli və əməliyyat ləngidilməlidir.
Addım 5. Cərrah ürək riski ilə əlaqəli olan xüsusi əhəmiyyət kəsb edən kliniki faktorları araşdırır. Ürək riskini artıran kliniki faktorlara ürəyin işemik xəstəliyi, kompensasiya olunmuş və ya əvvəl olmuş ürək çatışmazlığı, beyin-damar xəstəliyi, diabet və böyrək çatışmazlığı aiddir. Həmin kliniki faktorları olmayan xəstələrdə əməliyyat aparıla bilər. Bir və ya iki kliniki risk faktoru olan və damar əməliyyatı keçirəcək xəstələrdə, habelə bir və daha çox kliniki risk faktoru olan və orta riskli əməliyyat keçirəcək xəstələrdə, əməliyyat ya beta-blokatorlar verildikdən sonra aparıla bilər ya da həmin xəstələrdə daha dərinləşdirilmiş müayinə aparıla bilər. Lakin dərinləşdirilmiş müayinə o zaman aparılmalıdır ki, həmin müayinənin nəticələrinin xəstənin müalicəsinin dəyişdirilməsinə təsir edəcəyi düşünülürsə.
Funksional durum
Müntəzəm olaraq idmanla (fiziki hərəkətlə) məhdudiyyətsiz məşğul olan xəstələrin cərrahi əməliyyatın stresinə tab gətirəcək qədər kifayət ürək-damar rezervi mövcud olur. Fiziki hərəkətlilik baxımından məhdudiyyəti olan xəstələrdə ürək-damar sistemi tərəfindən pisləşmə ya cərrahi əməliyyat zamanı (ürəklə bağlı olmayan əməliyyatlardan söhbət gedir), ya da postoperativ dövrdə daha çox müşahidə edilir. Hətta cərrahiyyə nəzərə alınmadan, pis funksional statusa malik olan xəstələr adi həyatda da daha az yaşam dövrünə malik olur.
Xəstələrin funksional statusu MET-lər vasitəsilə ölçülür. Bir MET dedikdə oturaraq kitab oxuduqda sərf olunan enerji və ya oksigen başa düşülür. 70 kq çəkisi olan şəxsdə 1 MET təxminən 70 kq x 3.5 mL O2/kq/dəqiqə və ya 245 mL O2/kq/dəqiqəyə bərabər olur. Xəstənin funksional statusu həm də tredmil fiziki gərginlik testinin nəticələri ilə də üst-üstə düşür. Eyni zamanda tədqiqatlar göstərir ki, 4-MET tələb edən hərəkətləri yerinə yetirə bilməyən xəstələrdə perioperativ ürək və uzun müddətli risklər yüksək olur.
12-ayırmada EKQ
Ümumiyyətlə, EKQ-nin aparılması qeyri-ürək əməliyyatı, xəstədə mövcud olan risk faktorları və prosedurla bağlı xüsusi məqamlardan asılıdır. Bir çox hallarda əməliyyat öncəsi asimptomatik xəstələrdə EKQ-nin sıradan aparılması gərəksiz sərfiyyat hesab edilir. Amerika Kardioloqlar Cəmiyyəti və Amerika Ürək Assosiasiyası aşağıdakılardan ibarət tövsiyələr qəbul etmişdir:
- Asimptomatik olan və aşağı risk əməliyyata gedən xəstələrdə pre- və postoperativ dövrdə 12-ayırmada EKQ-nin aparılmasına göstəriş yoxdur.
- Damar xəstəliyi sistem xəstəlidir və buna görə də, vaskulyar (damar) cərrahiyyəsi keçirəcək xəstələrdə istirahətdə EKQ-nin çəkilməsi məqsədə müvafiqdir.
- Bəzi kliniki risk faktorları olan xəstələrdə (beyin-damar xəstəliyi, diabet, böyrək çatışmazlığı, işemik ürək xəstəliyi tarixçəsi, ürək çatışmazlığı tarixçəsi) preoperativ dövrdə 12-ayırmada EKQ-nin çəkilməsi tövsiyə edilir.
Ürəyin fiziki gərginlik stres testi (tredmil test)
Nəzarət altında aparılan tredmil testi bir çox hallarda xəstəni cərrahi stresə uyğun bir şəraitə salır və beləliklə də, onun cərrahi stresə dözümlüyünü yoxlayır. Tredmil test zamanı xəstə tredmildə gəzərkən, tredmilin sürəti və dikliyi artırılmış olur. Bu halda xəstələrdə 4 müxtəlif məqam müşahidə edilir: stenokardiya, ST-t dalğa dəyişiklikləri, işemiyanın əlaməti hesab edilən ektopiyaların baş verməsi və xüsusilə də, qan təzyiqi. Fiziki gərginlik zamanı insanın qan təzyiqi qalxmış olur. Əgər tredmil test zamanı xəstənin qan təzyiqi qalxmırsa və ya azalırsa, bu həmin xəstələrdə perioperativ ürək-damar ağırlaşmalarının baş verməsi ehtimalına işarə edir. Eyni zamanda bu ümumiyyətlə xəstənin cərrahi əməliyyatsız belə yaşam müddəti baxımından pis proqnostik faktor hesab edilir.
Aparılan çoxsaylı araşdırmalar göstərir ki, xəstənin funksional durumunun MET vasitəsilə düzgün qiymətləndirilməsi onun cərrahi əməliyyata dözümlüyünü və postoperativ dövrdə ağırlaşmaların, morbidlik və mortalitenin müəyyən edilməsinə böyük təsir göstərir.
Mədəciklərin funksional testi
Radionuklid anqioqrafiya, ürək ventrikuloqrafiyası, MUGA görüntüləməsi eyni prosedurun müxtəlif adlarıdır. İV texnesium-99 (pertexnetat) inyeksiyası nəticəsində xəstənin eritrositləri nişanlanır. Sonra isə xəstənin ürəyi qamma kamera ilə skaner olunur. Texnesiumla nişanlanmış eritrositlərin ifraz etdiyi aşağı-səviyyəli qamma şüalanma və sistolanın sonunda müəyyən edilən şüalanma dərəcəsi ilə diastolanın sonunda müəyyən edilən şüalanma müqayisə edilir. Onların fərqi əsasında ürəyin vurma fraksiyası hesablanır. Düzgün hesablamalar üçün şüalanma səviyyələri ürəyin bir neçə sikli əsasında və EKQ ilə münasibətdə əldə olunur. Ümumiyyətlə, nəzərə almaq lazımdır ki, sağlam xəstədə ürəyin vurma fraksiyası təxminən 60% olur və bu o deməkdir ki, mədəciyin sistolasında ürək tərəfindən diastolanın sonuna toplanmış həcmin 60% qan dövranın vurulur.
MUGA-skan həm də stasionar velosipeddə də aparıla bilər. Fiziki gərginlik zaman xəstədə qan təzyiqi və ürəyin vurma fraksiyası artmalıdır.
Insan yaşlaşdıqca və durğunlu ürək çatışmazlığı inkişaf etdikcə, ürək mədəciklərinin divarları bərkiyir və onların genişlənmə potensialı xeyli azalmış olur. Son dövrlərdə ürəyin diastolik disfunksiyası ürək çatışmazlığının etiologiyası kimi tanınır. Mədəciklərin bərkiməsi nəticəsində onların diastola zamanı qanla dolması pozulur. Sağlam insanda ürək tam olaraq 130-200 milli saniyə ərzində dolmalıdır. Ürəyin diastola zamanı dolması mədəciklərin genişlənmə potensialından asılıdır.
Sağlam və asimptomatik olan xəstələrdə ürəyin mədəciklərinin funksional durumunun öyrənilməsi heç bir əlavə faydalı məlumat verməyə bilər. Və əldə olunan nəticələr perioperativ strategiyanın dəyişməsinə əksər hallarda təsir etməmiş olacaq.
Lakin, simptomatik olan, ürək çatışmazlığından əziyyət çəkən və/və ya funksional statusu məhdud olan xəstələrdə mədəciklərin funksional durumunun təyin edilməsi cərraha yardım edə bilər. Eyni zamanda, cərrah kimyəvi terapiya alan xəstələrdə də ürək mədəciklərinin yoxlanılmasının vacibliyini yaddan çıxarmamalıdır. Xüsusilə də, doksorubisin (adriamisin) və immun terapevtik dərmanların (trastuzumab (herseptin)) kardiotoksikliyi barədə məlumatlar artıq uzun müddətdir ki, məlumdur.
Pilləkənlə qalxma bacarığı
Bir çox mütəxəssislər qəbul edir ki, xəstənin pilləkənlə qalxma bacarığı onun kardiopulmonar statusu, əzələlərin möhkəmliyi və, ümumiyyətlə, “yaşamlılığına” dair praktiki cəhətdən faydalı məlumat əldə etməyə imkan verir. Belə ki, araşdırmalar göstərib ki, pilləkəndə 12 metrdən az məsafə qət edən xəstələrdə postoperativ ağırlaşmalar daha çox müşahidə edilir. Eyni zamanda xəstənin pilləkənlə qalxması zamanı nəbz oksimetriyasının aparılması zamanı müşahidə edilən oksigen saturasiyasının düşməsi də xəstənin postoperativ dövrdə keçirə biləcəyi ağırlaşmalarla əlaqələndirilmişdir.
Beləliklə, xəstənin pilləkənlə qalxma bacarığı xəstənin perioperativ dövrdə əməliyyata dözümlüyü və postoperativ kardio-pulmonar ağırlaşmalar baxımından qiymətləndirilməsi üçün ucuz və effektiv test hesab edilə bilər.
Ağ ciyər funksional testləri
Ümumiyyətlə, ağ ciyər disfunksiyası 4 geniş kateqoriyaya bölünə bilər: obstruktiv ağ ciyər xəstəliyi, hiperinflyasiya, restriktiv ağ ciyər xəstəliyi və diffuziyanın pozuntuları. Bu kateqoriyalara aid xəstəliklər standart ağ ciyər funksional testləri vasitəsilə asanlıqda təyin edilə bilər.
Spirometriya (hava axını sürətinin məhdudlaşmasının ölçülməsi) (Səhiyyə Nazirliyi İSİM, kliniki protokoldan çıxarış)
ACXOX ehtimalı olan bütün xəstələrdə spirometriyanın aparılması zəruridir. Spirometriya diaqnostika, diferensial diaqnostika və xəstəliyin inkişafına nəzarət olunması üçün “qızıl standart” hesab olunur.
Spirometriya müayinəsi aşağıdakı göstəriciləri müəyyən edir:
- maksimal nəfəs almadan sonra gücləndirilmiş nəfəs vermə prosesində maksimal həcmi (ağ ciyərlərin gücləndirilmiş həyat həcmi FVC),
- gücləndirilmiş nəfəs vermə zamanı 1-ci saniyədə nəfəslə verilən havanın həcmi (FEV1).
Hər iki göstəricinin nisbəti hesablanmalıdır (FEV1/FVC). Spirometrik göstəricilər yaş, boy və irqdən asılı olaraq normativ göstəricilərlə müqayisə olunmalıdır. FEV1/FVC<70% və FEV1<80% postbronxodilatasion göstəricisi hava axını sürətinin tam geri dönməyən məhdudluğunu təsdiq edir. Nəfəs vermənin zirvə sürəti hava axını sürətinin məhdudluğunu təyin etmək üçün bəzən istifadə olunur, lakin nəfəs vermənin zirvə sürətinin istifadəsi ACXOX-lu xəstədə obstruksiyanı kifayət qədər qiymətləndirə bilmir.
Obstruktiv ağ ciyər xəstəliyi
Adətən bir neçə vərəqli pulmonar (ağ ciyər) funksional test (və ya spirometriyanın) nəticələrini aldıqda, cərrahlar əksər hallarda yeganə bir parametrə diqqət yetirir ki, bu da – sürətləndirilmiş nəfəsvermənin birinci saniyədə həcmi (FEV1). Bunu təyin etmək üçün xəstə ilk növbədə ağ ciyərlərini maksimal dərəcədə dodurmaq üçün tənəffüs alır (cəmi ağ ciyər kapasitəsi) və sonradan var gücü ilə və sürətlə aldığı havanı ağ ciyərlərdən çıxarır yəni tənəffüs verir. Sağlam insanlar 1-2 saniyə ərzində ağ ciyərlərdə olan havanı tam şəkildə ağ ciyərlərdən çölə verə bilər. Beləliklə, sağlam şəxslərdə FEV1 təxminən 4-5 L olur. İki saniyədən sonra ağ ciyərlər adətən qalıq həcmədək tam boşalmış olur. Xroniki obstruktiv ağ ciyər xəstəliyi (XOAX) və astması olan xəstələrdə tənəffüs yolları bronxospazm səbəbindən konstriksiya (daralma) olduğundan, havanın hərəkəti məhdud olur. Buna görə də, əgər bronxodilyatator aldıqdan sonra xəstənin FEV1 ağ ciyərlərin sürətləndirilmiş həyat tutumunun (FVC) <70%-dan azdırsa, bu xəstələr XOAX-nə dair Qlobal Təşəbbüsün meyarlarına (FEV1/FVC<70%) görə xroniki obstruktiv ağ ciyər xəstəliyindən əziyyət çəkir.
Tənəffüs yollarının rezistentliyi yüksək olan xəstələrdə, ağ ciyərlərin funksiyası həm də inhalasiyalı aerozol bronxodilyatatorlardan sonra da ölçülməlidir. Bu növ dərmanlar qısa-müddətli beta2 aqonistlər (albuterol), uzun-müddətli beta2 aqonistlə (salmeterol) və metilkstantinlərdən (kafein, teofillin) ibarət olur.
Restriktiv Ağ ciyər xəstəliyi
Ağ ciyərlərin genişlənməsi döş qəfəsinin zədələnməsi (iri həcmli yanma nəticəsində), plevral fibroz (vərəm səbəbindən) və ya pulmonar interstisial fibroz səbəbindən ağ ciyər parenximasının genişlənmə potensialının azalması (çoxsaylı iltihabı proseslər) ilə məhdudlaşdırıla bilər. Restriktiv ağ ciyər xəstəliyi olan şəxslərdə ağ ciyər funksional testlərində ağ ciyərlərin həcm göstəriciləri azalmış olur. Xəstənin ağ ciyərlərinin həyat tutumu azalmış olur, lakin hava axınına obstruksiya olmur və beləliklə xaric edilən qaz çox sürətlə xaric edilir. Buna görə də, FEV1/FVC nisbəti normal və ya bəzən yüksək olur.
Qazlar diffuziyasının pozulması
Oksigen alveolara daxil olan kimi, alveolar-kapilyar membranı boyu qazların mübadiləsi adətən məhdudiyyətsiz gedir. Lakin, bəzi hallarda qazların mübadiləsinə və ya oksigenin alveollardan kapilyar qana keçməsi məhdudlaşdırıla bilər. Məsələn, ağ ciyər damarları ilə qan axının yüksək sürətlə axması nəticəsində pulmonar kapilyarlardan keçən qanın oksigenlə tam saturasiya (doyması) olunması mümkün olmur, çünki qan kapilyarda tələb olunan müddətdən az qalır. Digər tərəfdən, ağır anemiyası olan xəstələrdə mövcud olan hemoqlobin qısa bir müddət ərzində oksigenlə doyur (saturasiya olunur). Ağ ciyər parenximasına qanaxma olduqda isə əksinə oksigen pulmonar kapilyarlardan başqa istiqamətə yönəldilir.
Ayrıca qeyd etmək lazımdır ki, emfizemanın sonuncu mərhələlərində alveolar septalar dağılmış olur və effektiv alveolar-kapilyar təmas sahəsi azalmış olur. Lakin, bu diffuziya ilə bağlı problem deyil.
Qazların diffuziyasının pozulmasına səbəb olan xəstəliklərdən biri idiopatik interstisial pnevmonit xəstəliyidir və ya Hamman-Riç sindromu. Xəstələr adətən təngənəfəslikdən şikayətlənir. Ağ ciyər biopsiyası aparıldıqda isə qeyri-hüceyrə tullantıları sayəsində alveollarla pulmonar kapilyarlar arasında məsafənin artması müşahidə edilir ki, bu da qazların diffuziyasına maneə olur.
Qidalanma ilə bağlı durumun qiymətləndirilməsi
Protein və ya kalori defisiti səbəbindən ağırlaşmalara məruz qalacaq xəstələrin əvvəlcədən müəyyən edilməsi praktiki təcrübədə geniş yayılmışdır. Bu məqsədlə testlərin aparılması daha çox proqnostik əhəmiyyətə malikdir. Testlərin daha ünvanlı aparılması üçün onların seçilmiş qrup xəstələrdə, yüksək risk qrupuna aid xəstələrdə aparılması məqsədə uyğundur.
Məsələn, xəstənin funksional durumunun pis olması (yataq xəstəsi, hərəkət etmək üçün yardıma ehtiyac duyan xəstə) pis proqnostik əlamətdir. Xərçəng xəstələrində mortalite və morbidliyin proqnoz edilməsi baxımından, xəstənin funksional statusu bir çox hallarda limfa düyünlərində metastazın olub olmamasından, sitoloji differensiasiyadan və ya şişin cərrahi hüdudlarından daha vacib sayılır.
Yuxarıda qeyd olunduğu kimi, sıradan testlərin (yəni bütün xəstələrdə) aparılması məqsədə uyğun deyil. Əksinə, yüksək risk qrupuna aid xəstələrdə əvvəlcədən qidalanma statusunun təyini o zaman aparılmalıdır ki, bu testin nəticəsi əsasında onlara yardım göstəriləcəkdir. Məsələn, əgər əvvəllər bir neçə əməliyyat keçirmiş, sonradan kimyəvi terapiya alan və ya ağır dərəcə qidasızlıqdan əziyyət çəkən xəstə planlı şəkildə torakal, damar və ya mədə-bağırsaq əməliyyat keçirəcəksə, onun qidalanma statusunun təyin olunması xüsusi əhəmiyyət kəsb edə bilər. Belə ki, həmin xəstədə albumin və prealbuminin təyini və aşağı olduqda, xəstəyə əlavə qidalanmanın, o cümlədən, TPQ (transparenteral qidalanma) verilməsi xeyli fayda ilə nəticələnir.
Pre-operativ total parenteral qidalanma
TPQ dedikdə xəstənin metabolik ehtiyaclarını ödəmək məqsədilə əməliyyatdan 5 və ya daha çox gün əvvəkdən xəstəyə venadaxili protein və kalorinin verilməsi başa düşülür. Çoxsaylı tədqiqatlar göstərmişdir ki, qidasızlıqdan əziyyət çəkən xəstələrə əməliyyat öncəsi TPQ-nin ən azı 7-10 gün ərzində verilməsi, postoperativ morbidliyin azalmasına səbəb olur. Bir sıra tədqiqatlarda TPQ alan xəstələrdə postoperativ morbidlik 10%, postoperativ ağırlaşmalar isə 30%-dək az müşahidə edilmişdir. Eyni zamanda bir tədqiqatda həm də mortalitenin azalması da qeyd edilmişdir. Buna görə də, mədə-bağırsaq xərçənginə görə əməliyyat olunacaq və qidasızlıqdan (pis qidalanmadan) əziyyət çəkən xəstələrə 7-10 günlük TPQ-nin verilməsi tövsiyə edilir.
Post-operativ total parenteral qidalanma
Ümumi cərrahi xəstələrə cərrahi əməliyyatdan dərhal sonrakı dövrdə TPQ-nin başlanması bir çox tədqiqatlarda araşdırılmış və heç bir faydası müəyyən edilməmişdir. Əksinə bir sıra araşdırmalar bu cür yanaşmanın zərərli olduğuna dair nəticələr əldə etmişdir. Buna görə də, postoperativ dövrdə (xüsusi seçilmiş xəstələr qrupu istisna olmaqla) xəstələrə sıradan TPQ-nin verilməsi tövsiyə edilmir.
Lakin qeyd edilməlidir ki, bəzi hallarda qidalanması onsuzda zəif olan xəstələrdə, habelə cərrahi əməliyyatdan sonra bağırsaqları adekvat işləməyən xəstələrdə TPQ-nin başlanmasına ehtiyac yarana bilər.
Xüsusi enteral qidalanma
Mədə-bağırsaq yollarına xüsusi zondlar yerləşdirməklə xəstənin xüsusi enteral qidalanmasının təmini məsələləri bir çox tədqiqatların predmeti olmuşdur. Bu araşdırmaların bir qismində enteral qidalanma ilə TPQ müqayisə edilmiş və enteral qidalanmanın daha effektiv və üstün olduğu təsdiqlənmişdir. Belə ki, həmin tədqiqatlarda travma almış xəstələrdə postoperativ dövrdə septik ağırlaşmalar səbəbindən morbidlik və mortalite daha az olmuşdur.
Qanda şəkərin kontrolu
Daha əvvəl aparılmış tədqiqatlar qanda şəkərin daha dar çərçivədə yəni 110 mq/dL-dən aşağı saxlamağı tövsiyə etmişdir. Lakin, bir çox intensiv terapiya xəstələrində, habelə cərrahi və tibbi xəstələrdə dar çərçivədə şəkərin kontrolda saxlanması hipoqlikemiya və hipokalemiyaya və bunun nəticəsində bir sıra ağırlaşmalara səbəb olmuşdur. Avstraliya və Yeni Zellandiyadan aparılmış tədqiqatlar isə şəkərin dar çərçivədə kontrolda saxlanmasının hətta mortalitenin də artırılmasına səbəb olduğunu göstərmişdir.
Eyni zamanda, şəkərin qanda daha yaxşı kontrol edilməsi, xüsusilə də, TPQ-də olan xəstələrdə əhəmiyyət kəsb edir. Son dövrlərdə aparılan araşdırmalar göstərmişdir ki, qanda şəkərin 140-150 mq/dL səviyyəsində saxlanması daha məqsədə müvafiqdir.
Preoperativ oral kabrohidratlarla yüklənmə
Bir sıra tibb mərkəzlərində ümumi anesteziya alacaq xəstənin əməliyyat öncəsi gün gecə 12:00-dan sonra NPO (yəni heç bir şey yeməmə və icməmə) qalmasının faydası şübhə altına alınmışdır. Bir sıra Skandinaviya və Avropa ölkələrində 1990-cı illərdən başlayaraq anestezioloqlar xəstələrə əməliyyatdan 2 saat əvvəl bir neçə yüz ml-dən ibarət karbohidratlarla zəngin elektrolit məhlullar verir. Bu yanaşmanın əsasını stress səbəbindən yaranmış insulin rezistentliyinin normallaşması və bunun nəticəsində xəstənin vəziyyətinin yaxşılaşması təşkil edir. Maraqlıdır ki, İV qlyukoza tərkibli məhlullar da preoperativ dövrdə aclıq edən xəstələrdə eyni nəticələr verir.
Cəmisi 200 ml təmiz sulu məhlulların qəbulu anesteziyadan 2-3 saat əvvəl qəbul edilibsə, aspirasiya və aspirasion pnevmoniya riskini artırmır. Beləliklə, tövsiyə etmək olar ki, əməliyyatdan əvvəl xəstələrə 2-3 saat əvvəl ya oral karbohidratla zəngin sulu məhlul, ya da İV qlyukoza tərkibli məhlulun verilməsi məqbuldur. Və 200 mI həcmdə təmiz sulu məhlulun oral yolla verilməsi aspirasiya riskini artırmamış olur.
Preoperativ beta-blokator terapiyası
Son illərdə müvafiq xəstələrə əməliyyat öncəsi beta blokatorların verilməsi və ya onları qəbul edən xəstələrdə həmin dərmanların dayandırılmadan davam etdirilməsinə xüsusi önəm verilir. Bir çox tədqiqatlar göstərmişdir ki, yüksək riskli, xüsusilə də, ürək-damar cərrahiyyəsi keçirəcək xəstələrə əməliyyat öncəsi beta blokatorların verilməsi morbidliyi, postoperativ ağırlaşmalar və hətta mortaliteni aşağı endirir. Lakin, aşağı risk qrupuna aid olan və aşağı riskli əməliyyatlara gedən xəstələrə beta blokatorların verilməsi həmin tədqiqatlarda daha çox zərərlə nəticələnmişdir. Bir sıra tədqiqatlardan məlum olmuşdur ki, aşağı riskli əməliyyatlara gedən və ya nəbzi və arteriyal təzyiqi aşağı olan xəstələrdə əməliyyat öncəsi beta blokator terapiyasının başlanması işemik insult hallarının sayını artırmışdır. Digər tərəfdən o da məlum olmuşdur ki, əməliyyat öncəsi xəstəyə beta blokator terapiyası əməliyyat günü deyil, əməliyyatdan 7-10 gün əvvəl başlanmalıdır. Bəzi mütəxəssislər hesab edir ki, əməliyyat günü və ya əməliyyatdan dərhal əvvəl ilk dəfə beta blokatorların verilməsi bir çox ağırlaşmalara gətirib çıxara bilər.
Çoxsaylı araşdırmalar əsaslanaraq aşağıdakı tövsiyələri qəbul etmək olar:
- Preoperative dövrdə beta blokator terapiyasının istifadəsinə qərar verilirsə, o əməliyyatdan 1-2 həftə əvvəl başlanmalı və xəstənin nəbzinin dəqiqədə 60-80 vurğu civarında saxlanmasına hədəflənməlidir.
- Araşdırmalar göstərmişdir ki, miokard infarktı keçirmiş xəstələrdə beta blokatorların verilməsi nəticəsində nəbzin dəqiqədə hər 10 vurğu azalması (hipotenziya olmamaq şərtilə) ürəklə bağlı ölüm hallarını 30% azaldır.
- Əgər xəstə artıq beta blokatorlar qəbul edirsə, əməliyyat öncəsi, əməliyyat günü və postoperativ dövrdə (əgər əks göstəriş yoxdursa) onların qəbulu dayandırılmamalıdır.
- Xəstənin keçirəcəyi əməliyyat nə qədər yüksək riskli olsa, beta blokatorlar bir o qədər də faydalı olar.
- Uzun müddətli beta blokatorların böyük dozalarda əməliyyat öncəsi aşağı riskli xəstələrə verilməsi yolverilməzdir.
Statin preparatları
Statinlər həm xolesterol sintezini inhibisiya edir, həm də LDL-reseptorlarının ekspressiyasını artırır və beləliklə, LDL-xolesterolun qandan təmizlənməsinə yardım edir. Lakin, xolesterol hüceyrələrin membranlarının stabilləşməsi üçün ən vacib elementlərdən biridir. Xolesterol hüceyrə mebranında olan fosfolipidləri yapışqan kimi bir yerdə saxlayır. İnsanın xolesterola tələbatının 20% qida ilə təmin edilir, 75%-dan çoxu isə qaraciyər tərəfindən istehsal olunur.
1960-cı illərdə Framinqam tərəfindən aparılan tədqiqat göstərmişdir ki, hiperxolesterolemiya aterosklerotik ürək-damar xəstəliyi ilə bir başa əlaqəlidir. Çoxsaylı araşdırmalara sonradan təsdiq etdi ki, LDL xolesterolunun cəmisi 1.8 mmol/L azaldılması işemik ürək xəstəliyi hallarını 60% və beyin insultu hallarını 17% azaltmışdır. Digər araşdırmalardan bəlli olmuşdur ki, statinlər ürək-damar xəstəliklərinin profilaktikası ilə yanaşı kolorektal xərçəng riskini də azaltmış olur. Əgər ateroskleroz və maliqnant (bədxassəli) neoplastik deqenerasiya sistemli iltihab prosesi (C-reaktiv zülalın səviyyəsinin artması ilə müşahidə edilir) nəticəsində daha da pisləşirsə, bu zaman statinlərin həmin prosesləri “sakitləşdirmə” bacarığı vardır. Cərrahiyyə də özlüyündə iltihab törədir. Və loqikaya əsasən statinlər müsbət təsir edə bilər.
Ümumiyyətlə, hazırda tövsiyələr ondan ibarətdir ki, beta blokatorlardan bəhrələnməsi düşünülən xəstələr statin preparatların da qəbulundan bəhrələnə bilər. Koronar arteriyaların xəstəliyindən və ya ürəyin işemik xəstəliyindəzn əziyyət çəkən xəstələr, habelə aterosklerozu olan xəstələr statin preparatların perioperativ dövrdə qəbulundan bəhrələnə bilər. Əgər xəstə statinləri artıq qəbul edirsə, onların davam etdirilməsi tövsiyə edilir. Əgər xəstə statinlər qəbul etmirsə, onların əməliyyatdan 1-2 həftə əvvəl başlamaq və postoperativ dövrədək davam etdirmək tövsiyə edilir. Araşdırmalar göstərir ki, statinlər həm ürək-damar xəstəliyi, həm də xərçəng xəstəliyindən əziyyət çəkən xəstələrdə xeyli müsbət təsirə malikdir.
Siqarət çəkməyin dayandırılması
Siqaretdən istifadənin səhətə təsiri çoxdan məlumdur, lakin siqaret çəkmənin dayandırılması bir çox xəstə üçün çox çətin bir məsələ olur. Lakin, nəzərə almaq lazımdır ki, siqaretdən istifadə postoperativ dövrdə xeyli ağırlaşmaların yaranması ilə əlaqəlidir. Bəzi cərrahlar hətta döş vəzində rekonstruktiv cərrahiyyənin aparılması tələb olunan xəstələrə siqaretdən istifadənin əməliyyatdan ən azı 1-2 ay əvvəl dayandırılmasını tələb edir. Siqaret çəkən xəstələrdə postoperativ dövrdə həm ağ ciyərlə əlaqədar, həm cərrahi yaranın sağalması, həm də bağırsaqlarda qoyulan anastomozların sağalması ilə əlaqədar xeyli ağırlaşmalar yaşana bilər. Hazırda iri cərrahi əməliyyat keçirəcək xəstələrin hamısına əməliyyatdan ən azı 1-2 ay əvvəl siqaretdən istifadənin dayandırılması ciddi olaraq tövsiyə olunur. Xüsusilə də, yaşı çox olan, ağ ciyərlərin XOX-dan əziyyət çəkən xəstələrdə siqaretdən istifadənin dayandırılması xüsusi əhəmiyyət kəsb edir.