GİRİŞ.
Hədəf orqan və toxumaların hipoperfuziyası ilə xarakterizə olunan dinamik və qeyri-stabil patofizioloji vəziyyətə şok deyilir. Toxumaların qeyri-adekvat perfuziyası vəziyyətinin ilkin olaraq geriyə döndərilməsi mümkün olsa da, daha uzun müddət davam edən hipoksemiya hüceyrələrin hipoksiyasına və əsas biokimyəvi proseslərin pozulmasına və nəticədə hüceyrə membranlarının ion nasos disfunksiyasına, hüceyrədaxili ödemə, hüceyrədaxili pH-ın qeyri-adekvat tənzimlənməsi və hüceyrə ölümünə səbəb olur.
Şok aşağıdakı səbəblərdən inkişaf edir - damardaxili maye həcminin azalması, damardaxili maye həcminin qeyri-adekvat paylanması və/və ya ürək-damar funksiyasının pozulması. Şokun təyin edilməsindən dərhal sonra ilk bir neçə saat ərzində aqressiv müalicənin aparılması hədəf orqanların zədələnməsinin, bir çox orqan sistemlərin çatışmazlığının və şokun davamlı inkişafı nəticəsində pozuntuların proqressivləşməsi və daha pis kliniki nəticələrin və ölümün qarşısını ala bilər.
Qan dövranın çatışmazlığı hallarının vaxtında müəyyən edilməsi xüsusi əhəmiyyət kəsb edir. Şokda olan uşaqların uğurlu müalicəsi üçün reanimasiya tədbirlərinin vaxt itirmədən başlanması (şokun səbəbi hələ məlum olmayanadək) və hər bir müdaxiləyə olan cavab reaksiyasının qiymətləndirilməsi tələb olunur. Xəstənin müayinəsi nəticəsində şokun səbəbi məlum olduqda isə həmin səbəbin aradan qaldırılması üçün spesifik terapiyaya start verilməlidir. Əksər uşaqlarda klinik vəziyyət maye infuziyası ilə yaxşılaşa bilər. Maye infuziyası nəticəsində vəziyyəti yaxşılaşmayan uşaqlarda daha aqressiv terapiyanın aparılması tələb olunur.
FİZİOLOGİYA.
Sistem toxuma perfuziyası ürəyin dəqiqəlik həcmi (ürəyin hasilatı və ya CO-cardiac output) və sistem damar rezistentliyi (müqaviməti) ilə təyin edilir:
Ürəyin dəqiqəlik həcmi (ürək hasilatı) ürəyin vurğu həcmi ilə ürəyin vurma tezliyinin nəticəsidir,
yəni CO=HRxSV (cardiac output=heart rate x stroke volume).
Sistem damar müqaviməti isə damarın uzunluğu, qanın sıxlığı və damarın diametrindən asılıdır.
Sistem toxuma perfuziyasının azalması bir başa olaraq ürəyin dəqiqəlik həcmi (CO), Sistem Damar (vaskulyar) Rezistentliyi (SVR) və ya bunların hər ikisinin azalmasının nəticəsidir. Bəzi şok vəziyyətlərdə ya ürəyin dəqiqəlik həcmi (CO), ya da SVR bir birinə nisbətdə artmış ola bilər. Məsələn, hiperdinamik şokda ürəyin dəqiqəlik həcmi xeyli artmış olduqda, SVR azalmış olur. Bundan əlavə qeyd etmək lazımdır ki, humoral və mikrosirkulyator proseslər arasında mürəkkəb münasibətlər regional qan axının pozulmasına və toxumaların effektiv perfuziyasının azalmasına səbəb olur. Bu isə hüceyrə səviyyəsində metabolik proseslərin pozulmasına gətirib çıxarır.
TƏRİFLƏR.
Şok orqan və toxumaların perfuziyasının əhəmiyyətli dərəcədə zəifləməsi ilə xarakterizə olunan fizioloji vəziyyətdir. Bunun nəticəsində toxumalara çatdırılan oksigenin miqdarı azalır və metabolizm nəticəsində yaranan zərərli maddələrin (məs., laktat) xaric edilməsi pozulur. ABŞ-ın Ürək Assosiasiyası tərəfindən hazırlanmış və təbliğ edilən Pediatrik İrəliləmiş İlk Tibbi yardım kursuna (PALS) əsasən, şok aşağıdakı mərhələlərə bölünür:
Şokun Kompensasiya mərhələsi – Kompensasiya olunmuş şok zamanı orqanizmin homeostazını təmin edən fizioloji mexanizmləri işə düşür və toxumaların azalmış perfuziyasını kompensasiya etməyə müvəffəq olur və sistolik arteriyal təzyiq norma daxilində saxlanılır. İlkin olaraq ürək döyüntülərinin sayı artır. Perfuziyanın pozulması davam etdikdə isə artıq periferik damarların vazokonstriksiyasının əlamətləri (məs., soyuq dəri, periferik nəbzin zəifləməsi, oliquriya) müşahidə edilir.
Şokun Dekompensasiya mərhələsi – Şokun dekompensasiya mərhələsində kompensator mexanizmlər davam edən patofizioloji dəyişiklikləri kompensasiya edə bilmir. Ürək döyüntülərinin sayı daha da artır və hipotenziya inkişaf edir. Orqanların disfunksiyasına dəlalət edən simptom və əlamətlər (məs., beyinin pozulmuş perfuziyası səbəbindən huşun dəyişməsi) müəyyən edilir. Sistolik qan təzyiqi düşür. Lakin qeyd edilməlidir ki, hətta sirkulyasiya edən qan həcminin 30-35%-ni itirmiş uşaqlarda qan təzyiqi norma daxilində qala bilər. Hipotenziya inkişaf etdikdə isə uşağın klinik vəziyyəti sürətlə pisləşir və ürək-damar sisteminin kəskin kollapsı və ürəyin dayanması baş verir.
Geriyə dönməyən şok – Şokun bu mərhələsində hədəf toxuma və orqanların proqressiv inkişaf edən disfunksiyası baş verir. Bu isə orqanların geriyə dönməyən zədələnməsi və ölümlə nəticələnir. Taxikardiya bradikardiya ilə əvəzlənə bilər və qan təzyiqi çox aşağı düşmüş olur. Bu mərhələdə bütün reanimasiya və intensiv terapiya tədbirlərinə baxmayaraq proses çox vaxt geriyə dönmür.
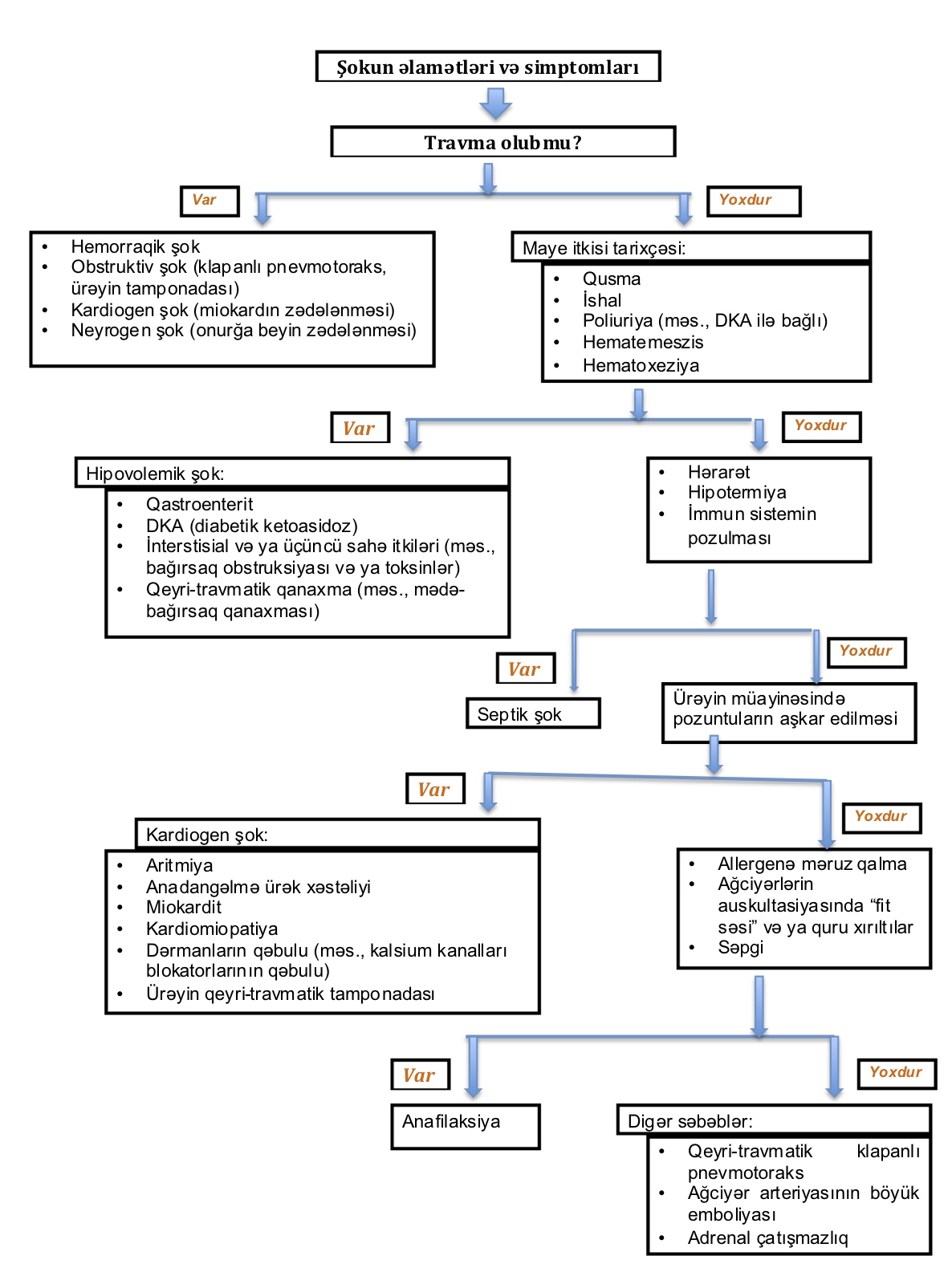
Şokun yuxarıda təsvir edilmiş üç mərhələsi ilə yanaşı şokun üç geniş mexanizmi də vardır: hipovolemik, distributiv və kardiogen. Bunların hər biri onlara xas olan əsas fizioloji pozuntu ilə fərqlənir:
Hipovolemik şok – qanaxma, mədə-bağırsaq möhtəviyyatının itirilməsi, hiss edilməyən davamlı itkilər (məs., yanıqlar) səbəbindən damar daxili maye həcmi azalır və ürəyə qayıdan qan həcmi (ön yüklənmə) azalmış olur.
Distributiv şok – sepsis, anafilaksiya və ya onurğa beyin və ya baş beyinin kəskin zədələnməsi səbəbindən vazodilatasiya baş verir və damar rezistentliyi azalır.
Kardiogen şok – miokardın birincili zədələnməsi, aritmiyalar, ürəyin anadangəlmə qüsurları və ya qazanılmış obstruktiv patologiyalar (məs., pnevmotoraks, ürəyin tamponadası, ağciyər arteriyasının emboliyası) nəticəsində ürəyin yığılma qabiliyyəti azalmış olur.
Qeyd edilməlidir ki, xəstədə şokun bir neçə növü birgə müşahidə edilə bilər (məs., supraventrikulyar taxikardiya səbəbindən kardiogen şokda olan körpədə adekvat maye qəbul edə bilmədiyi üçün yanaşı hipovolemik şokun inkişafı və ya kardiomiopatiyası olan uşaqda abdominal infeksiya səbəbindən sepsisin inkişafı).
Qarışıq şok - Şokun müxtəlif növləri bir vaxtda baş ver bilər. Məsələn, septik şokda olan xəstələrdə çox zaman hipovolemiya komponenti də (qida qəbulunun azalması, hiss edilməyən maye itkisi, qusma, ishal), və ya kardiogen komponent də (sepsis səbəbindən miokardın disfunksiyası) və hətta distributiv komponent də (iltihabi və iltihab əleyhinə proseslərin inkişafı səbəbindən damarların keçiriciliyinin pozulması və vazodilatasiyanın baş verməsi) mövcud ola bilər.
ERKƏN HƏDƏFƏ ÜNVANLANMIŞ TERAPİYA.
Şokun erkən hədəfə ünvanlanmış terapiyası dedikdə ilk 6 saat ərzində toxumaların perfuziyasının fizioloji indikatorlarının və orqanların funksiyasının yaxşılaşdırılmasını hədəf götürmüş aqressiv intensiv terapiya və reanimasiya tədbirləri nəzərdə tutulur. Hədəfə ünvanlanmış müdaxilələr xəstəliyin ağırlıq dərəcəsi və ilk saat ərzində aparılmış reanimasiya tədbirlərinin nəticələri əsasında müəyyən edilir. Bu cür yanaşmanın xüsusilə də septik şokda olan uşaqların müalicəsi üçün istifadəsi tövsiyə edilir.
Fizioloji indikatorlar və hədəflər. İntensiv terapiya zamanı hədəf götürülmüş fizioloji indikatorlar aşağıdakılardı:
- Arteriyal qan təzyiqi. Hədəf sistolik AT:
- 1 aydan kiçik uşaqlarda - 60 mm c.s.;
- 1 aydan 10 yaşadək olan uşaqlarda - {70 mm c.s. + (2 x uşağın illərlə yaşı)}
- 10 yaşdan yuxarı olan uşaqlarda isə 90 mm c.s.
- Mərkəzi və periferik nəbzin keyfiyyəti (distal arteriyalarda əllənən nəbzin dolumluğu mərkəzi nəbzlə eynidir).
- Dərinin perfuziyası (dəri istidir və kapilyarların dolma sürəti <2 saniyədən azdır).
- Huşu (normal)Sidik ifrazı: effektiv sirkulyasiya edən damardaxili həcm bərpa olunduqdan sonra hədəf sidik ifrazı >1 ml/kq/saat götürülür.
Ürək döyüntülərinin sayı qan dövranın mühüm fizioloji indikatordur. Şokda olan uşaqlarda taxikardiya çox vaxt toxumaların zəif perfuziyası səbəbindən inkişaf edən kompensator mexanizmdir. Bu cür hallarda aparılmış maye infuziyasından sonra ürək döyüntülərinin sayının azalması müalicə nəticəsində toxuma perfuziyasının yaxşılaşmasına işarə edən vacib göstəricidir. Lakin, bir çox digər faktorlar (məs., qızdırma, dərmanlar, hipoksiya və təşviş) da ürək döyüntüləri sayına təsir edir. Bundan əlavə normadan kənar ürək döyüntüləri həm də şokun bir başa nəticəsi də ola bilər (məs., miokardit və ya beta blokatorların artıq qəbulu).
Qanda və ya qan zərdabında laktatın səviyyəsinin artması (>4 mmol/L) xəstənin ilk müayinəsində şokun ağırlıq dərəcəsini müəyyən etməyə imkan verir. Uşaqlarda tam sübuta yetirilməsə də, böyüklərdə qanda və ya qan zərdabında laktatın səviyyəsinin azalması mortalitenin azalması ilə əlaqələndirilir.
Ümumiyyətlə, uşaqlarda intensiv terapiya və reaminasiya tədbirlərinin effektivliyini monitorinq etmək üçün fizioloji indikatorların müəyyən edilməsi çətindir. Sepsisi olan böyüklərdə reanimasiya və intensiv terapiyanın effektivliyinin monitorinqi üçün istifadə edilən parametrlər (məs., mərkəzi venoz təzyiq və mərkəzi venoz oksigen saturasiyası) mərkəzi venoz kateterin qoyulmasını tələb edir. Uşaqlarda isə mərkəzi venoz kateterin qoyulması texniki cəhətdən çətin və heç də həmişə qoyulması məqsədə müvafiq olmur.
Sağlam uşaqlarda ürək indeksi, ürəyin dəqiqəlik həcmi (CO), sistem vaskulyar rezistentliyi və ürəyin vurğu həcminin qeyri-invaziv US müayinəsi ilə müəyyən edilməsi mümkündür və bu məqsədlə yaşa uyğun göstəricilər də təyin edilib. Geniş yayılmasa da, xəstənin yatağında aorta və ağ ciyər arteriyasından əldə edilmiş göstəricilərə əsaslanaraq Doppler US müayinəsi ilə ürəyin indeksi və sistem damar müqavimətinin hesablanması mümkündür. Bu hesablamalara əsasən vazoaktiv preparatlarla terapiya tənzimlənə bilər. Maraqlıdır ki, araşdırmalarda Doppler US müayinəsi ilə aparılmış hesablamalar "isti şoku" (ürəyin dəqiqəlik həcmi və ya CO yüksək, sistem damar rezistentliyi isə aşağı) "soyuq şokdan" (ürəyin dəqiqəlik həcmi aşağı və ya normal, sistem damar müqaviməti isə yüksək) ayırmağa imkan vermişdir.
Şokun ilkin müalicəsi mərhələsində bir sıra fizioloji göstəricilər qeyri-invaziv metodlarla monitorinq oluna bilər. Şokda olan əksər uşaqlarda şoka qarşı terapiya yaxşı effekt verdiyindən, çox zaman invaziv monitorinqin aparılması tələb olunmaya bilər. Orta arteriyal təzyiq (MAP - mean arterial pressure, hədəf yaşa uyğun dəyişir; bax Cədvəl 1) arteriyal təzyiqin ölçülməsi üçün istifadə edilən sfiqmomanometrlə ölçülə bilər. Şok əleyhinə terapiyanın effektini qiymətləndirmək üçün mərkəzi və periferik nəbzin keyfiyyəti, dərinin perfuziyası, xəstənin huşu və sidik ifrazının mütamadi monitorinqi aparılmalıdır.
Cədvəl 1. Yaşa uyğun olaraq orta arteriyal təzyiqin (MAP) hədəfləri.
-
- yenidoğulmuşlarda OAT hədəfi: 45-65 mm c.s.
- 1-11 aylıq uşaqlarda OAT hədəfi: 50-70 mm c.s.
- 1-5 yaşlı uşaqlarda OAT hədəfi: 55-75 mm c.s.
- 6-10 yaşlı uşaqlarda OAT hədəfi: 60-80 mm c.s.
- 11 yaşdan yuxarı uşaqlarda OAT hədəfi: 65-85 mm c.s.
Maye infuziyası.
Şoku olan uşaqlarda aparılan maye infuziyasının optimal həcmi və infuziyanın optimal sürətinə dair yetkin fikir yoxdur. Bir sıra araşdırmalarda şok zamanı izotonik kristalloid məhlulların şırnaqla infuziyasının (məs., Rinqer laktat və ya 0.9%-lı normal fizioloji NaCl məhlulu) faydası hədəfə ünvanlanan terapiyanın bir hissəsi kimi təsdiqini tapıb. Lakin, hipovolemiyası olmayan və ya müəyyən yanaşı xəstəlikləri (məs., ürək xəstəliyi, diabetik ketoasidoz, antidiuretik hormonun uyğunsuz ifrazı, ağır dərəcəli qidalanmama, malyarya) olan uşaqlarda aqressiv maye infuziyası daha zərərli ola bilər.
Uşaqlarda ilkin maye infuziyasının həcmi və infuziya sürəti şokun etiologiyası və ağırlıq dərəcəsindən asılı olaraq aparılır:
Dekompensasiya olunmuş hipovolemik və ya distributiv şok.
- Məsələn, mədə-bağırsaq itkisi, travmatik qanaxma, sepsis, anafilaktik reaksiya səbəbindən dekompensasiya olunmuş hipovolemik və ya distributiv (vazodilatasiyalı) şoku olan uşaqlara ilkin infuzion terapiya kimi 20 ml/kq dozada izotonik kristalloid məhlul 5-10 dəqiqə ərzində infuziya edilir və yaxşılaşma müşahidə edilmədikdə maye yüklənməsi olmayan xəstələrdə 4 dəfəyə qədər təkrar olunsun. Əlavə müalicə tədbirləri, o cümlədən, qanaxma səbəbindən hipovolemik şoku olan xəstələrdə qan transfuziyası və ya septik şokda olan xəstələrdə vazoaktiv preparatlar və kortikosteroidlərin verilməsi isə ilkin maye infuziyasının effektindən asılı olaraq tələb oluna bilər.
- Bir sıra araşdırmalarda şırnaqlı maye infuziyasının təsiri öyrənilmişdir. Məlumdur ki, şok vəziyyətində hədəfə ünvanlanan terapiyanın komponenti kimi şırnaqlı maye infuziyası, profilaktik endotraxeal intubasiya və mexaniki süni tənəffüsün aparılması və həmçinin pediatrik reanimatoloqlar tərəfindən xəstənin davamlı monitorinqi şok, xüsusilə də, dekompensasiya olunmuş septik şok hallarında mortalitenin (ölüm hallarının) aşağı düşməsi ilə nəticələnir.
- Şırnaqla venadaxili maye infuziyası üçün bir sıra metodlar vardır ki, onlara aşağıdakılar aiddir - yerin cazibə qüvvəsi əsasında mayenin infuziyası (maye qabının yuxarıdan asılması), maye qabının davamlı olaraq təzyiq altında sıxılması, böyük həcmli şprisə mayenin doldurulması və sonradan həmin mayenin venaya şpris vasitəsilə sürətlə yeridilməsi və s.. Sübut olunub ki, yerin cazibə qüvvəsi əsasında aparılan infuziya ilə 20 ml/kq maye həcminin 5-10 dəqiqə ərzində venaya yeridilməsi mümkün deyil. Bir çox təcili tibbi yardım mərkəzlərində və ya xəstənin ilkin reanimasiyası üçün böyük həcmdə məhlulların sürətli infuziyası üçün xüsusi sıxıcı mexanizmlər geniş istifadə edilir. Lakin, intensiv terapiya şöbəsində müalicə alan və ya travma almış xəstələrdə vaxt imkan verdikdə sürətli və iri həcmdə maye infuziyasını təmin etmək üçün dərhal mərkəzi venoz kateter (körpücükaltı vena, femoral vena) qoyulur.
Kompensasiya olunmuş hipovolemik və ya distributiv şok.
- Kompensasiya olunmuş hipovolemik və ya distributiv şoku olan uşaqlara ilkin olaraq 20 ml/kq dozada izotonik kristalloid (Rinqer laktat və ya 0.9%-lı NaCl) məhlul 5-20 dəqiqə ərzində şırnaqla infuziya edilir. Həmin xəstələr maye infuziyası zamanı yaxından monitorinq edilməlidir. Əlavə maye infuziyası da tələb olunarsa verilə bilər. Tədqiqatlar sübut edib ki, aqressiv və ya tələb olunandan artıq maye infuziyası bir sıra xəstələrdə zərərli ola bilər. Xüsusilə də, kardiogen şok, diabetik ketoasidoz, antidiuretik hormonun qeyri-adekvat sekresiyası sindormu, uzun müddət qida qəbul etməmə və ya ağır dərəcəli qızdırma ilə müşahidə edilən xəstəliklərdə artıq maye infuziyasının neqativ fəsadları vardır.
Kardiogen şok.
- Kardiogen şoka şübhə olduqda (məs.. ağciyərlərdə xırıltılar, vidaci venaların genişlənməsi, hepatomeqaliya, ürəyin auskultasiyasında çapma ritmi), 5-10 ml/kq dozada izotonik kristalloid məhlul 10-20 dəqiqə ərzində infuziya edilə bilər. Bu cür az həcmdə maye infuziyası ürək çatışmazlığının pisləşməsi və ya ürəyin artıq maye ilə yüklənməsi ehtimalını azaltmış olur.
Diabetik ketoasidoz (DKA).
- Diabetik ketoasidozu (DKA) olan uşaqlarda maye infuziyası çox ehtiyyatla və davamlı nəzarət altında aparılmalıdır. DKA olan xəstələrdə beyin ödeminin profilaktikası məqsədilə 10 ml/kq dozada kristalloid məhlullar 1 saatdan çox müddət ərzində infuziya edilməlidir.
Kristalloid və ya Kolloid məhlulların infuziyasının müqayisəsi.
Bir çox randomizə olunmuş tədqiqatlarda sübuta yetirilib ki, şokda olan uşaqlarda maye infuziyası üçün ilkin olaraq məhz izotonik kristalloid məhlullara (Rinqer Laktat və ya 0.9%-li NaCl) üstünlük verilməlidir. Şokda olan xəstələrdə çox vaxt hiperqlikemiya müşahidə edildiyindən, infuzion terapiya zamanı onlara ilkin olaraq qlyukoza tərkibli məhlulların infuziyası məqsədə uyğun hesab edilmir.
Farmakoloji terapiya.
Şokda olan uşaqlarda (hipovolemik şok istisna olmaqla) aparılan maye infuziyası nəticəsində hemodinamika yaxşılaşmadıqda, vazoaktiv preparatların infuziyasına start verilməlidir. Vazoaktiv preparatlar miokardın yığılma bacarığı, ürəyin vurma tezliyinə və damarlara təsir göstərir və ürəyin dəqiqəlik həcminin yaxşılaşmasına yardım edə bilər. Şokun etiologiyasından asılı olmayaraq, adekvat (kifayət dərəcədə) maye infuziyası aparmadan və ya maye infuziyasından əvvəl vazoaktiv dərmanların infuziyası hədəf orqanların işemiyasına gətirib çıxara bilər. Həmçinin, hipovolemik şoku olan uşaqlarda vazoaktiv preparatların istifadəsi məsləhət görülmür.
Şok vəziyyətində olan uşaqların ilkin müalicəsi zamanı çox zaman dofamin, adrenalin, noradrenalin, dobutamin və fosfodiesteraza fermentinin inhibitorları geniş istifadə edilir. Xəstədə müşahidə edilən patofizioloji parametrlərdən asılı olaraq sadalanmış preparatların seçimi aparılır.
- Dofaminin təsiri onun dozasından asılıdır. Belə ki, aşağı dozalarda dofamin ürəyi stimulyasiya edir və böyrəklərin qan axınını yaxşılaşdırır. Daha yüksək dozalarda isə dofamin vazokonstriksiyaya səbəb olur (damarların daralması) və sistem damar rezistentliyini artırır. Əksər situasiyalarda vazoaktiv preparatların infuziyası tələb olunduqda, ilk növbədə istifadə edilən preparat məhz dofamindir. Xüsusilə də, şokun müalicəsi üçün aparılmış maye infuziyasına baxmayaraq hipotenziv olan xəstələrdə ilk növbədə dofaminin istifadəsi tövsiyə edilir.
- Adrenalin ürəyi stimulyasiya edir və güclü vazokonstriktordur (damarları daraldır). O həmçinin bronxların saya əzələlərini relaksasiya edir. Adrenalin adətən anafilaktik reaksiyalarda və anafilaktik şokda istifadə edilər. Həmçinin, dofamin infuziyasına baxmayaraq hemodinamikası yaxşılaşmayan xəstələrdə adrenalin infuziyası əlavə edilə və ya başlana bilər. Xüsusilə də, sistem damar müqaviməti yüksək olan (soyuq şok) və septik şokda olan xəstələrdə dofamin infuziyası effekt vermədikdə, adrenalin başlana bilər.
- Adrenalin kimi, noradrenalin də ürəyin stimulyasiya edir və vazokonstriksiyaya səbəb olur. Noradrenalinin vazokonstriksiya effekti ürəyin yığılma qabiliyyəti və ürəyin vurma tezliyinə olan təsirindən daha çoxdur. Sepsis və sistem damar müqaviməti aşağı (isti şok) olan uşaqlarda dofamin infuziyası müsbət nəticə vermədikdə, noradrenalin infuziyası başlana bilər.
- Dobutamin miokardın yığılma qabiliyyətini və ürəyin vurma tezliyini artırır. O həmçinin sistem damar müqavimətini endirdiyi üçün hipotenziyaya səbəb ola bilir. Miokardın disfunksiyası hallarında normotenziv xəstələrdə dobutamin istifadə edilə bilər.
- Fosfodiesteraza fermentinin inhibitorları (məs., milrinon və inamrinon) ürəyin yığılma qabiliyyətini artırır və sistem damar müqavimətini azaltmaqla ürəyin son yükünü (afterload) azaldır. Bu preparatlar kardiogen şokun müalicəsində istifadə edilə bilər.
HƏDƏFƏ ÜNVANLANMIŞ ALQORİTM.
Şok vəziyyətində olan uşaqların müalicəsi aqressiv müalicə tədbirlərinin vaxt itirmədən başlanmasını tələb edir. Hədəfə ünvanlanmış müalicəvi yanaşma şokun səbəbindən asılı olmayaraq şok vəziyyətində olan əksər xəstələrin müalicəsi üçün istifadə edilir. Lakin xəstənin ilkin stabilləşdirilməsi dövründə şokun etiologiyasını müəyyən etmək tələb olunur ki, davamlı müalicə tədbirləri məhz həmin səbəbə uyğun aparıla bilsin. Şokun səbəbini təyin etmək həm də hədəfə ünvanlanmış müalicə tədbirlərinə cavabsız qalan xəstələri erkən müəyyən etməyə imkan verir.
İntensiv terapiya və reanimasiya şöbəsində müalicəyə qəbul edilmiş və şok vəziyyətində olan uşaqların müalicəsində hədəfə ünvanlanmış müalicəvi yanaşmanın tətbiqi tövsiyə edilir:
- İlkin müalicə tədbirləri izotonik kristalloid məhlullarla şırnaqlı maye infuziyası və şokun etiologiyasından asılı olaraq spesifik farmakoloji terapiyadan ibarət olmalıdır.
- Müdaxilələr vaxt itkisi olmadan tətbiq edilməli və hər müdaxilədən əvvəl və sonra xəstənin fizioloji göstəriciləri qiymətləndirilməlidir. Şok vəziyyətində olan uşaqlarda şokun geriyə döndərilməsi üçün müvafiq tədbirlər sürətlə tətbiq olunmalı və bu məqsəd üçün xəstəxananın bütün resursları səfərbər edilməlidir.
- Fizioloji hədəflərə nail olduqda (toxumaların perfuziyasının yaxşılaşması) isə xəstənin monitorinqi və dəstəkləyici terapiya davam etdirilməlidir. Hipotenziv uşaqlarda normal arteriyal təzyiqin bərpa olunması çox əhəmiyyətlidir. Kompensasiya olunmuş şok vəziyyətində olan və arteriyal təzyiqi normal olan uşaqlarda fizioloji göstəricilərin qeyri-invaziv metodlar əsasında monitorinq mümkündür, lakin heç də həmişə etibarlı olmaya bilər. Dərinin perfuziyası, məsələn, otağın temperaturundan asılı olaraq dəyişə bilər; xəstənin huşu isə ya dərmanların qəbulu, ya da mərkəzi sinir sisteminin infeksiyası səbəbindən pozulmuş ola bilər. Sidik ifrazının dəqiq monitorinqi üçün isə sidik kisəsinin kateterizasiyası tələb olunur.
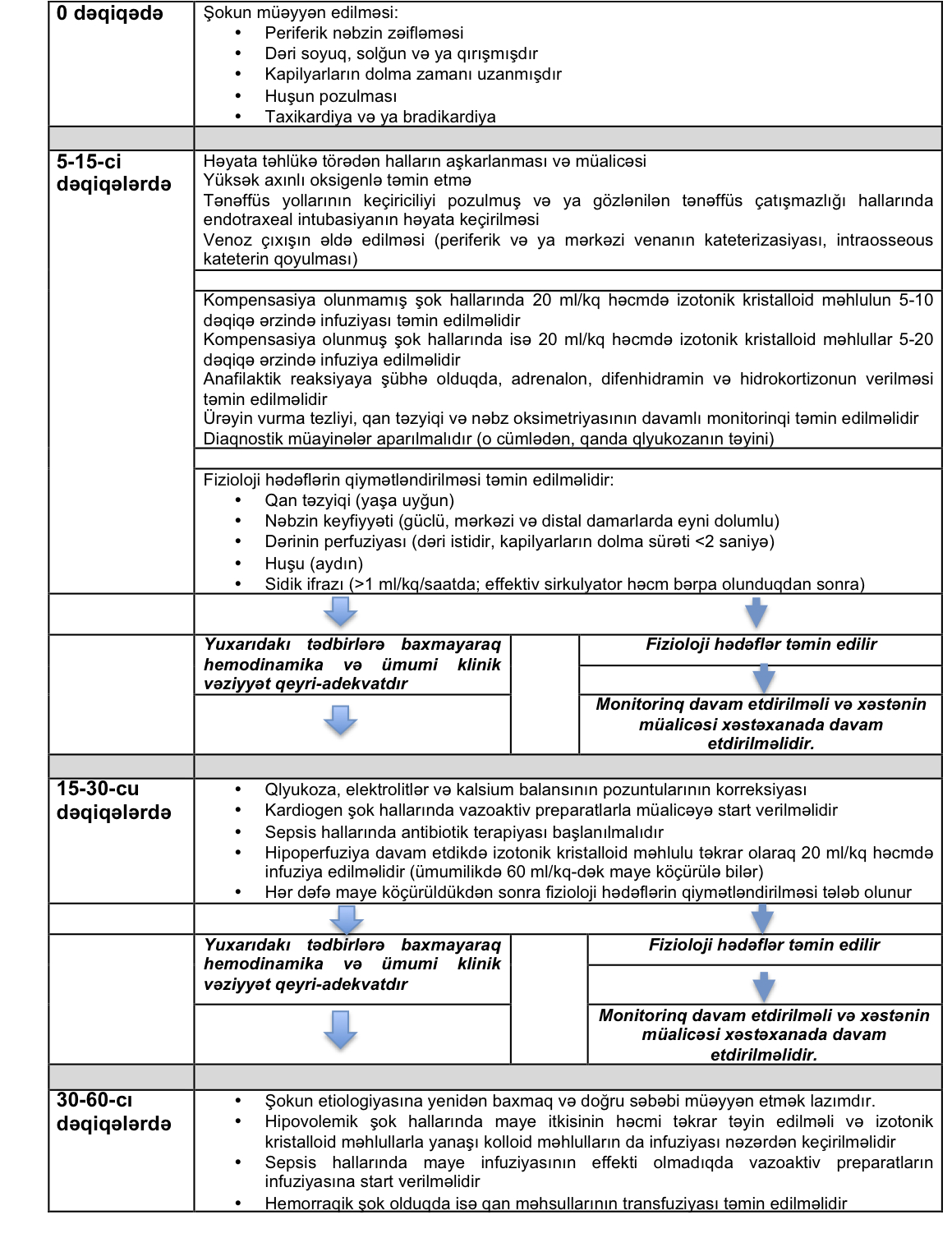
Burada təsvir edilən müalicəvi alqoritm şok vəziyyətində olan böyüklərin müalicəsində istifadə edilən müalicəvi tədbirlərin öyrənilməsinə dair kliniki araşdırmalardan qaynaqlanır. Alqoritmdə göstərilən tədbirlərin müvafiq vaxt çərçivələrində həyata keçirilməsi heç də həmişə mümkün olmasa da, onlara riayət etmək tövsiyə edilir.
- Müalicəyə başladıqda ilkin 5-15 dəqiqə ərzində aşağıdakı tədbirlərin görülməsi tələb olunur:
- Həyata təhlükə törədən hallar təcili olaraq müəyyən edilməli və onların aradan qaldırılması üçün müvafiq müalicə tədbirləri başlanmalıdır. Periferik damarların kateterizasiyası və ya sümük daxili çıxış (intraosseous) təmin edilməlidir. Böyük həcmli maye infuziyası üçün yararlı olan iki periferik damarın kateterizasiyası və ya sümük daxili çıxışın əldə edilməsi tövsiyə edilir.
- Qanda qlyukozanın səviyyəsi təyin edilməli və hipoqlikemiyanın korreksiyası üçün tədbirlər görülməlidir.
- Travma almış xəstələrin təcili şəkildə cərrah tərəfindən müayinəsi təmin edilməli və cərrahi müdaxiləyə ehtiyacın olub olmadığı müəyyən edilməlidir.
- İzotonik kristalloid məhlulların infuziyasına sart verilməlidir. Hipotenziyası olan, lakin kardiogen şokda olmayan uşaqlara 5 dəqiqə ərzində 20 ml/kq dozada sürətli şırnaqla maye infuziyası təmin edilməlidir.
- Kompensasiya olunmuş şok vəziyyətində olan uşaqlara maye infuziyası 5-20 dəqiqə ərzində 20 ml/kq dozada aparılmalıdır. Maye infuziyasına başlamazdan öncə xəstədə kardiogen şokun əlamətlərinin olmamasına, diabetik ketoasidoz və ya maye infuziyası ilə daha da pisləşə bilən xəstəliklərin olmamasına əmin olmaq lazımdır.
- Kardiogen şok vəziyyətində olan və hipovolemik uşaqlarda maye infuziyası çox ehtiyyatla və az dozalarda təyin edilə bilər (5-10 ml/kq dozada 10-20 dəqiqə ərzində).
- Diabetik ketoasidozu (DKA) olan uşaqlarda maye infuziyası çox ehtiyyatla aparılmalıdır (10 ml/kq dozada maye 1 saat ərzində bir dəfə infuziya oluna bilər).
- Anafilaktik reaksiyanın əlamətləri olduqda isə əzələ daxilinə adrenalin, difenhidramin (anti-histamin preparat) və hidrokortizon vurulmalıdır.
- Ürəyin vurma tezliyi və nəbz oksimetriyası fasiləsiz təmin edilməli və arteriyal qan təzyiqi tez-tez ölçülməlidir.
- Digər diaqnostik müayinələr (məs., QÜA, elektrolitlər, qanda laktatın səviyyəsi, qandan və sidikdən əkmələr, potensial qan köçürməsi üçün qan qrupu və rezusun təyin edilməsi) isə xəstənin kliniki vəziyyətindən asılı olaraq təyin edilir.
- İlkin maye infuziyasından sonra aşağıdakı fizioloji göstəricilər (hədəflər verilib) yenidən qiymətləndirilməli və müalicə müddətində təkrar olaraq yoxlanmalıdır:
- Arteriyal qan təzyiqi. Sistolik AT-lə bağlı hədəflər yaş qrupuna əsasən aşağıdakı kimidir:
- Yaşı 1 aydan kiçik olan körpələr: 60 mm c.s.
- 1 aydan 10 yaşadək olan uşaqlar: 70 mm c.s. + {2 x uşağın illərlə yaşı}
- 10 yaşdan yuxarı olan uşaqlar: 90 mm c.s.
- Mərkəzi və periferik nəbzin keyfiyyəti (distal damarlarda nəbz mərkəzi damarlardakı nəbzin keyfiyyəti ilə eynidir, yaxşı dolumlu)
- Dərinin perfuziyası (isti, kapilyar dolma <2 saniyədən az)
- Huşu (normal)
- Sidik ifrazı (saatda >1 ml/kq sidik ifrazı)
- Arteriyal qan təzyiqi. Sistolik AT-lə bağlı hədəflər yaş qrupuna əsasən aşağıdakı kimidir:
- Xəstənin xəstəxanaya daxil olmasından 15-30 dəqiqə ərzində isə aşağıdakı tədbirlər görülməlidir (mümkün olduqda);
- Kalsium və elektrolitlərin qanda konsentrasiyası təyin edilməli və pozuntular korreksiya olunmalıdır.
- Septik şok ehtimalı yüksək olan uşaqlarda müvafiq antibiotik terapiyasına start verilməlidir.
- Kardiogen şok və ya DKA halları istisna olmaqla, ilkin maye infuziyasından sonra yaxşılaşma qeyd edilməyən uşaqlarda izotonik kristalloid məhlulların infuziyası 20 ml/kq dozada (ilk 30 dəqiqə ərzində maksimum 60 ml/kq dozada maye köçürülə bilər) davam etdirilməlidir.
- İlkin maye infuziyasına cavabsız qalan kardiogen şok hallarında, habelə septik şok vəziyyətində olan və ümumilikdə 60 ml/kq və ya daha çox maye həcminin infuziyasına baxmayaraq yaxşılaşması müşahidə edilməyən uşaqlarda vazoaktiv preparatlarla terapiyaya start verilə bilər.
- Hər dəfə maye infuziyasndan əvvəl və sonra periferik perfuziyanın fizioloji göstəriciləri qiymətləndirilməli və artıq maye yüklənməsinin əlamətləri (oksigenasiyanın azalması, ağciyərlərin auskultasiyasında xırıltılar, ürəyin auskultasiyasında çapma ritmi, hepatomeqaliya) istisna edilməlidir.
- 30-60 dəqiqə ərzində aparılan müalicə tədbirlərinə baxmayaraq yaxşılaşma qeyd edilməyən uşaqlarda şokun digər səbəbləri araşdırılmalıdır. Pediatrik reanimatoloqlar və cərrahlarla konsultasiyanın aparılması tövsiyə edilməlidir.
- Əlavə müalicə tədbirləri də aparıla bilər:
- Hipovolemik şoku olan uşaqlarda maye itkisi təkrar olaraq təxmin edilməli, itirilən maye həcmi davamlı şəkildə bərpa olunmalı və kolloid məhlullar və ya qan məhsullarının tranfuziyasına olan ehtiyac müəyyən edilməlidir.
- Maye infuziyasına cavabsız olan septik şok hallarında vazoaktiv preparatların infuziyasına start verilməli və kortikosteroid terapiyasına ehtiyacın olduğu qiymətləndirilməlidir.
- Maye infuziyası və/və ya katexolaminlərlə müalicəyə cavabsız olan şok vəziyyətində olan uşaqlar mütləq intensiv terapiya şöbəsinə qəbul edilməli və onlarda fizioloji göstəricilərin daha dəqiq monitorinqi təmin edilməlidir (məs., mərkəzi venoz təzyiq və mərkəzi venoz qanda oksigen saturasiyası).
- İlkin maye infuziyasına başlanma ərəfəsində qanda laktatın səviyyəsi yüksək olan xəstələrdə, laktatın konsentrasiyasının periodik yoxlanması faydalı ola bilər. Böyüklərdə aparılan tədqiqatlardan məlumdur ki, qanda laktatın konsentrasiyası davamlı şəkildə yüksək olan xəstələrdə ölüm faizi yüksək olur.
Fayda.
Şok vəziyyətində olan uşaqların ilkin müalicəsi zamanı hədəfə ünvanlanmış terapevtik yanaşmanın faydası (fizioloji hədəflər, maye infuziyası və farmakoloji terapiya) bir sıra tədqiqatlarda öz təsdiqini tapıb. Bu tədqiqatlar və həmçinin şokun patofiziologiyasına dair məlumatlar göstərir ki, şok vəziyyətində olan uşaqlarda ölçülə bilən və etibarlı olan fizioloji göstəricilərin korreksiyasını hədəfə götürən erkən aqressiv müalicə xüsusi önəm kəsb edir və çox faydalıdır.
Risklər.
Daha mütərəqqi tənəffüs yolunun təmin edilməsi üçün texniki və s. resursları olmayan xəstəxanalarda, dehidratasiyası və ya qanaxması olmayan, lakin qızdırma ilə müşaiyət olunan xəstəliklə yanaşı şok vəziyyətində olan uşaqlarda albumin və ya normal fizioloji məhlulun şırnaqla infuziyası mortaliteni artırmış olur. Bütün hallarda maye infuziyası çox ehtiyyatla və fizioloji parametrlərin davamlı monitorinqi altında həyata keçirilməlidir. Maraqlıdır ki, Afrikada aparılmış araşdırmalarda (qızdırma, malyariya hallarında) maye infuziyası alan uşaqlarla müqayisədə qan məhsulları alan uşaqlarda mortalite daha aşağı olmuşdur.
Aşağıdakı hallarda aqressiv maye infuziyası zərərli ola bilər:
- Ağır dərəcəli anemiya. Hemoqlobini 5 qm/dL-dən aşağı olan uşaqlarda sürətli maye infuziyası hemoqlobin konsentrasiyasını daha da durulaşdıra, oksigen nəqlini poza və ürək çatışmazlığına səbəb ola bilər. Bu qrup xəstələrdə maye infuziyası əvəzinə məhz qan məhsullarının transfuziyası daha məqsədə uyğundur. Lakin, qan məhsulları əlçatan olmadıqda və ya onların transfuziyası gecikdirildikdə, maye infuziyası ehtiyyatla aparıla bilər.
- Antidiuretik hormonun qeyri-adekvat sekresiyası sindromu (SİADH). Hipovolemiyası olmayan meningit və respirator distress sindromu olan xəstələrdə aqressiv maye infuziyası beyin ödeminə səbəb ola bilər. Bu isə SİADH nəticəsində artıq maye yüklənməsi səbəbindən baş verir.
- Diabetik ketoasidoz. Beyin ödemi diabetik ketoasidozun çox nadir ağırlaşmasıdır və adətən müalicə zamanı inkişaf edir və sürətli maye infuziyası ilə əlaqədardır. Lakin, beyin ödemi həm də düzgün müalicə alan xəstələrdə də inkişaf edə bilər.
- Kardiogen şok. Kardiogen şok vəziyyətində olan uşaqların çoxunda müəyyən dərəcədə hipovolemiya müşahidə edilsə də, bu qrup xəstələrdə kristalloid məhlullar çox ehtiyyatla 5-10 ml/kq dozada yavaş infuziya ilə köçürülməlidir ki, ağciyər ödemi və miokardın çatışmazlığı daha da pisləşməsin. Kardiogen şoka dəlalət edən əlamətlərə aşağıdakılar aiddir – çapma ritmi, vidaci venaların genişlənməsi, ağciyərlərin auskultasiyasında xırıltılar və hepatomeqaliya.
- Ağır dərəcəli qeyri-kafi qidalanma. Ağır dərəcəli qeyri-kafi qidalanmadan əziyyət çəkən və şok əlamətləri olan uşaqlarda venadaxili maye infuziyasının aparılması çox mübahisəlidir. Letargiya (yuxululuq), dərinin büzüşməsi və dərinin bükülməsində onun gec hamarlaşması və ya heç hamarlaşmaması, gözlərin sönük olması kimi əlamətlər bir başa uzun müddət davam edən aclıq və ya qeyri-adekvat qidalanma səbəbindən də baş verə bilər. Bu cür hallarda uşağın dehidratasiya dərəcəsini həkim səhv olaraq çox ağır dərəcəli kimi qəbul edə bilər. Bir çox mütəxəssis hesab edir ki, qeyri-adekvat qidalanma orqanizmdə sodium və mayenin saxlanmasına, hüceyrədənkənar maye həcminin artmasına və miokardın disfunksiyasına səbəb olur. Buna görə də, dehidratasiyası olmayan körpələr və uşaqlarda mayenin sürətlə venadaxili infuziyası onların artıq maye ilə yüklənməsi, ürək çatışmazlığı və ağciyər ödeminə səbəb ola bilər (Ümumdünya Səhiyyə Təşkilatının təlimatlarından götürülüb). Buna görə də, ağır dərəcəli qeyri-adekvat qidalanması olan uşaqlarda maye infuziyası çox ehtiyyatla aparılmalı və onların fizioloji parametrləri yaxından monitorinq edilməlidir.
ƏLAVƏ MÜALİCƏ TƏDBİRLƏRİ.
Tənəffüsün təmin edilməsi.
Şok vəziyyətində olan uşaqlar mütləq əlavə oksigen almalıdır. Gözlənilən respirator çatışmazlıq və ya tənəffüsün pozulması gözlənilən uşaqlarda erkən pozitiv təzyiqli ventilyasiya (PEEP, CPAP) və intubasiya həyata keçirilməlidir. Bu müdaxilələr həm oksigenasiyanı maksimallaşdıra bilər, həm də tənəffüslə bağlı metabolik sərfiyyatı azalda bilər və qanı respirator əzələlərdən daha həyata vacib orqanlara paylaşdıra bilər.
Şok vəziyyətində olan və respirator çatışmazlığı gözlənilən xəstələrdə intubasiya "sürətli ardıcıllıqlı intubasiya texnikası" ilə aparılmalıdır. Bu yanaşmada dərmanların venaya vurulması tələb olunduğundan, xəstələrdə venadaxili kateterin olması tələb olunur.
İntubasiya üçün preparatlar seçdikdə əmin olmaq lazımdır ki, onlar ürək-damar sisteminin disfunksiyasına (hemodinamikanın pozulmasına) səbəb olmasın. Septik şok vəziyyətində olan uşaqların əksəriyyətində etomidat preparatı ən uyğun preparat hesab edilir. Belə ki, bu preparat adətən hemodinamikanın pozulmasına səbəb olmur. Lakin, bəzi kiçik miqyaslı araşdırmalardan məlumdur ki, ağır dərəcəli sepsis və müəyyən dərəcədə adrenokortikal sistemin supressiyası ilə müşahidə olunan digər hallarda, etomidatın istifadəsi kliniki nəticələrə mənfi təsir edə bilər.
Tibbi biliyin və kliniki təcrübənin mövcud durumuna əsasən şok vəziyyətində olan uşaqlarda intubasiya üçün aşağıdakı yanaşmadan istifadə etmək tövsiyə edilir:
- Əgər əlçatandırsa və əksgöstəriş yoxdursa, septik şok vəziyyətində olan uşaqların sedasiyası üçün ketamininistifadəsi tövsiyə edilir. Etomidat isə hipovolemik və kardiogen şoku olan uşaqlarda istifadə üçün tövsiyə edilən sedativ preparatdır.
- Septik şok vəziyyətində olan uşaqların sedasiyası üçün etomidatın istifadəsi məsləhət görülmür. Lakin, ketamin əlçatan olmadıqda və ya istifadəsinə əksgöstəriş olduqda, etomidat həmin xəstələrdə istifadə edilə bilər. Əgər etomidat istifadə edilərsə, maye infuziyası və vazopressorların verilməsinə baxmayaraq hemodinamikası yaxşılaşmayan uşaqlara həm də bir dəfəlik kortikosteroidin (məs., hidrokortizon 1-2 mq/kq və ya deksametazon 0.1 mq/kq dozada) verilməsi tövsiyə edilir. Nəzərə almaq lazımdır ki, hidrokortizon AKTH-nun (adrenokortikotrop hormonun) stimulyasiyası testinə təsir göstərir, lakin deksametazon təsir göstərmir. Buna görə də, böyrəküstü vəzin çatışmazlığına şübhə olduqda əksər reanimatoloqlar deksametazonun istifadəsinə üstünlük verir.
- Əgər təcili tibbi yardım məntəqəsində uşağın intubasiyası üçün etomidat istifadə edilibsə, uşaq reanimasiya şöbəsinə köçürüldükdə bu haqda reanimasiyanın həkiminə mütləq məlumat verilməlidir.
- Septik şok vəziyyətində olan uşaqların intubasiyasından sonra belə etomidat davamlı sedasiyanın təmin edilməsi üçün istifadə edilməməlidir.
Mərkəzi və periferik venoz kateterizasiya.
Ürək-damar sisteminin pozulması müşahidə edilən bütün xəstələrdə mütləq venoz çıxış əldə edilməlidir. İlkin olaraq periferik venoz çıxışın əldə edilməsi üçün cəhd göstərilməlidir. Xüsusilə də, hipotenziv uşaqlarda periferik venanın kateterizasiyası mümkün olmadıqda, dərhal sümük daxili kanulyasiya (intraosseous) təmin edilməlidir. Maye infuziyasına cavabsız olan refrakter septik şoku olan uşaqlarda hədəfə ünvanlanmış terapiyanın aparılması üçün mərkəzi venoz çıxış əldə edilməlidir.
Həyata təhlükə törədən hallar.
Şok ilə yanaşı müşahidə edilən və erkən müəyyən edilməsi və müalicəsi tələb olunan həyata təhlükə törədən hallara aşağıdakılar aiddir:
- Anafilaktik reaksiya ilə əlaqədar tənəffüs yolların obstruksiyasının müalicəsi adrenalinlə aparılmalıdır. Tənəffüs yolların tam obstruksiyası və ya adrenalinin verilməsinə baxmayaraq qısa müddətdə yaxşılaşmayan uşaqların intubasiyası və ya onlarda cərrahi tənəffüs yolunun təmin edilməsi tələb olunur.
- Şok, ağır dərəcəli respirator distress, tənəffüs küylərinin asimmetriyası və orqan və toxumaların perfuziyasının pozulması hallarında obstruktiv patologiya, məs., klapanlı pnevmotoraks səbəbindən baş verə bilər və bu cür hallarda torakostomiya ilə pnevmotoraksın təcili dekompressiyası aparılmalıdır.
- Bradi- və ya taxiaritmiya səbəbindən perfuziyanın pozulması təxirəsalınmaz tibbi yardımın göstərilməsini tələb edir.
- Perfuziyanın pozulması ilə müşaiyət olunan supraventrikulyar taxikardiya və ya ventrikulyar taxikardiya hallarında sinxronizə olunmuş kardioversiya aparılmalıdır.
- Bradikardiyası olan lakin hipoksik olmayan uşaqlara adrenalin (və ya vaqal tonun artması və ya birincili AV blokadasına şübhə olan hallarda atropin) verilə və onlarda ürəyin masajının aparılması tələb oluna bilər.
SPESİFİK HALLARDA MÜALİCƏYƏ DAİR QƏRARLAR.
Xəstənin anamnezi və kliniki vəziyyətindən irəli gələrək şokun səbəbi müəyyən edilərsə, müalicə tədbirləri məhz müvafiq şoka uyğun aparılmalıdır.
Hipovolemik şok.
Hipovolemik şokun əsas xüsusiyyəti damardaxili maye həcminin itirilməsidir (məs., qanaxma, qusma, ishal, osmotik diurez, kapilyarlardan sızma). Hipovolemik şokun müalicəsinin əsasını maye həcminin bərpası və davam edən itkilərin qarşısının alınması təşkil edir. Vazoaktiv maddələrin infuziyası hipovolemik şoku olan xəstələrdə perfuziyanın yaxşılaşmasına yardım etmir.
Hipovolemik şoku olan uşaqların əksəriyyətinə ilkin olaraq kristalloid məhlullarla 20 ml/kq dozada sürətli maye infuziyası aparılır və tələb olunduqda maye infuziyası həmin həcmdə təkrar oluna bilər (bir çox hallarda hipovolemik şok hallarında ümumilikdə 60 mlq/kq həcmdə maye köçürülə bilər). Hər dəfə maye infuziyası 5-10 dəqiqə ərzində köçürülməlidir. Ağır dərəcəli qeyri-adekvat qidalanmadan əziyyət çəkən uşaqlarda maye infuziyası çox ehtiyyatla aparılmalıdır.
30-60 dəqiqə ərzində ümumi olaraq 60 ml/kq dozada maye infuziyası almış xəstələrdə yaxşılaşma müşahidə edilmədikdə, aşağıdakılar nəzərdən keçirilməlidir:
- İtirilmiş maye həcmi əvvəlcədən düzgün qiymətləndirilməmişdir (məs., yanıqlarda) və ya davam edən maye itkisinin həcmi əhəmiyyətli dərəcədə çoxdur (məs., küt abdominal travmadan sonra qanaxma və ya bağırsaq obstruksiyası hallarında kapilyarlardan sızma).
- Şoka səbəb olmuş və ya onun inkişafına təsir göstərən digər halların mövcudluğu (məs., politravması olan uşaqda həm də onurğa beyin zədələnməsi olduqda).
- Kapilyarlardan sızması olan və ya hipoalbuminemiyası olan xəstələrin kliniki vəziyyəti ilkin kristalloid məhlulların infuziyasından sonra yaxşılaşmadıqda kolloid məhlulların infuziyası tövsiyə edilə bilər.
- Hemorraqik şoku olan xəstələrdə maye infuziyasından sonra hemodinamika (fizioloji parametrlər) yaxşılaşmadıqda, onlara qan transfuziyası təmin edilməli və qanaxmanın səbəbinin aradan qaldırılması üçün konkret addımlar atılmalıdır.
Diabetik ketoasidozu olan uşaqlarda hipovolemik şok çox nadir hallarda müşahidə edilir. DKA olan və perfuziyası 10 ml/kq dozada izotonik kristalloid məhlulun infuziyasından sonra yaxşılaşmayan xəstələrdə şokun digər səbəbləri axtarılmalıdır.
Septik şok. Yenidoğulmuşlar və uşaqlarda septik şokun müalicəsi aşağıda verilmiş alqoritmə əsasən aparılmalıdır. Uşaqlarda septik şokun kliniki əlamətləri, erkən diaqnostikası, intensiv terapiyası və reanimasiya tədbirlərindən sonrakı müalicəsi daha ətraflı başqa məqalədə təsvir ediləcəkdir.
Anafilaktik şok. Anamnezdə allergiyanın olması və/və ya xəstənin müayinəsində ağciyərlərdə quru xırıltılar ("külək üfürməsi səsi"), səpgi və ya üzün ödemi anafilaksiyanın baş verməsindən xəbər verir. Anafilaksiyaya şübhə olduqda, uşaqların müalicəsi venadaxili normal fizioloji məhlulun infuziyası ilə yanaşı əzələdaxili adrenalin, venadaxili və ya əzələdaxili difenhidramin və steroidlərin inyeksiyasından ibarət olmalıdır. Ağciyərlərin auskultasiyasında quru qırıltılar ("külək səsi") nebulizə olunmuş albuterolla müalicə olunmalıdır. Ürək-damar sisteminin çatışmazlığı inkişaf etmiş xəstələrdə və ya əzələdaxili adrenalin inyeksiyasına cavabsız qalan xəstələrdə adrenalin venadaxili vurulmalıdır.
Kardiogen şok. Ürək xəstəliyi tarixçəsi, ürəyin müayinəsində pozuntuların aşkar edilməsi və/və ya maye infuziyası ilə klinik vəziyyətin pisləşməsi müşahidə edilən xəstələrdə kardiogen şokun olması nəzərdən keçirilməlidir. Həmin xəstələrdə əlavə olaraq taxikardiya, əlavə oksigenin verilməsinə baxmayaraq sianoz, vidaci venoz pulsasiyaların artması və femoral nəbzin itməsi də müəyyən edilə bilər. Uşaqlarda kardiogen şok daha az hallarda müşahidə edilir. Kardiogen şoka şübhə olduqda, pediatrik kardioloq və ya reanimatoloqun konsultasiyası əldə edilməlidir.
Kardiogen şoku olan uşaqların müalicəsi aşağıdakılardan ibarət olmalıdır:
- Maye infuziyası ilə pisləşən və dəqiq səbəbi bilinməyən şok vəziyyətində olan uşaqlarda kardiogen şokun olduğu (məs., miokardit və ya toksik maddələrin qəbulu) nəzərdən keçirilməlidir.
- Ürək funksiyası zəif olan uşaqların bəzilərində yanaşı hipovolemiya da ola bilər. Bu qrup xəstələrdə 5-10 ml/kq dozada kristalloid məhlulların yavaş infuziyası aparıla bilər.
- Dobutamin və ya fosfodiesteraza fermentinin inhibitorları ilə müalicə nəticəsində miokardın yığılma funksiyası yaxşılaşa və sistem damar rezistentliyi azaldıla bilər.
- Obstruktiv şokun səbəblərinin (məs., klapanlı pnevmotoraks, ürəyin tamponadası və ya hemotoraks) müalicəsi üçün spesifik müdaxilələr tələb olunur.
- 28 gündən kiçik olan və Botal axacağının açıq qalmasından asılı anadangəlmə ürək qüsuru olan yenidoğulmuşlara prostaqlandin E1 (alprostadil) verilməlidir.
- Ürək aritmiyalarının (məs., supraventrikulyar və ya ventrikulyar taxikardiya) müalicəsi maye infuziyasından öncə təmin edilməlidir.
- Ağciyər arteriyasının emboliyasının müalicəsi antitrombotik preparatlar (əksgöstəriş yoxdursa) və dəstəkləyici terapiya ilə aparılır.
- Mərkəzi və periferik nəbzin keyfiyyəti
- Dərinin perfuziyası (temperatur və kapilyarların dolma sürəti)
- Xəstənin huşu
- Ağciyərlərin və ürəyin auskultasiyası
- Qaraciyərin palpasiyası və ürək çatışmazlığının bir əlaməti kimi hepatomeqaliyanın istisna edilməsi.
- Sidik ifrazının monitorinqi üçün sidik kisəsinə Foli kateteri yerləşdirilməlidir
- Vazoaktiv preparatın infuziyası gedən xəstələrdə ilkin infuzion terapiyadan sonra invaziv arteriyal təzyiqin monitorinqi məqsədilə arteriyal kateter qoyulmalıdır. Arteriyal kateter ya təcili tibbi yardım məntəqəsində, ya da reanimasiya şöbəsində qoyula bilər.
- Şırnaqla (bolyus) maye infuziyası və katexolaminlərin infuziyasına baxmayaraq hemodinamikası yaxşılaşmayan xəstələr təcili sürətdə reanimasiya və intensiv terapiya şöbəsinə köçürülməli və orada mərkəzi venoz kateter qoyulmalı, mərkəzi venoz təzyiq (MVT) və mərkəzi venoz qanın oksigenlə saturasiyası (ScvO2) monitorinq edilməlidir. Mərkəzi venoz təzyiq ön yükün göstəricisidir. Mərkəzi venoz təzyiqin <8 mm c.s.-dan az olması maye infuziyasının qeyri-adekvat olmasından xəbər verir.
- ScvO2 və ya mərkəzi venoz qanın oksigenlə saturasiyası isə toxumaların oksigenlə təchizatı və toxuma səviyyəsində oksigenin istifadəsi dərəcəsini təyin edir və perfuziyanın göstəricisi hesab edilir. Ekspertlər tövsiyə edir ki, toxumaların adekvat perfuziyasını təmin etmək üçün ScvO2-nin hədəfi >70% olmalıdır. ScvO2-nin ölçülməsinə alternativ olaraq böyüklərdə qanda laktatın səviyyəsi də təyin oluna bilər. Lakin, uşaqlarda laktatın səviyyəsinin monitorinqinin effektivliyi və faydası dəqiq məlum deyildir.
-
Hədəf orqan və toxumaların hipoperfuziyası ilə xarakterizə olunan dinamik və qeyri-stabil patofizioloji vəziyyətə şok deyilir. Toxumaların qeyri-adekvat perfuziyası vəziyyətinin ilkin olaraq geriyə döndərilməsi mümkün olsa da, daha uzun müddət davam edən hipoksemiya hüceyrələrin hipoksiyasına və əsas biokimyəvi proseslərin pozulmasına və nəticədə hüceyrə membranlarının ion nasos disfunksiyasına, hüceyrədaxili ödemə, hüceyrədaxili pH-ın qeyri-adekvat tənzimlənməsi və hüceyrə ölümünə səbəb olur.
-
Şok aşağıdakı səbəblərdən inkişaf edir - damardaxili maye həcminin azalması, damardaxili maye həcminin qeyri-adekvat paylanması və/və ya ürək-damar funksiyasının pozulması. Şokun təyin edilməsindən dərhal sonra ilk bir neçə saat ərzində aqressiv müalicənin aparılması hədəf orqanların zədələnməsinin, bir çox orqan sistemlərin çatışmazlığının və şokun davamlı inkişafı nəticəsində pozuntuların proqressivləşməsi və daha pis kliniki nəticələrin və ölümün qarşısını ala bilər.
-
Şokun ilkin müalicəsi mərhələsində bir sıra fizioloji göstəricilər qeyri-invaziv metodlarla monitorinq oluna bilər. Şokda olan əksər uşaqlarda şoka qarşı terapiya yaxşı effekt verdiyindən, çox zaman invaziv monitorinqin aparılması tələb olunmaya bilər. Orta arteriyal təzyiq (MAP - mean arterial pressure, hədəf yaşa uyğun dəyişir; bax Cədvəl 1) arteriyal təzyiqin ölçülməsi üçün istifadə edilən sfiqmomanometrlə ölçülə bilər. Şok əleyhinə terapiyanın effektini qiymətləndirmək üçün mərkəzi və periferik nəbzin keyfiyyəti, dərinin perfuziyası, xəstənin huşu və sidik ifrazının mütamadi monitorinqi aparılmalıdır.
-
Uşaqlarda ilkin maye infuziyasının həcmi və infuziya sürəti şokun etiologiyası və ağırlıq dərəcəsindən asılı olaraq aparılır:
-
Dekompensasiya olunmuş hipovolemik və ya distributiv şok. Məsələn, mədə-bağırsaq itkisi, travmatik qanaxma, sepsis, anafilaktik reaksiya səbəbindən dekompensasiya olunmuş hipovolemik və ya distributiv (vazodilatasiyalı) şoku olan uşaqlara ilkin infuzion terapiya kimi 20 ml/kq dozada izotonik kristalloid məhlul 5-10 dəqiqə ərzində infuziya edilir və yaxşılaşma müşahidə edilmədikdə maye yüklənməsi olmayan xəstələrdə 4 dəfəyə qədər təkrar olunsun. Əlavə müalicə tədbirləri, o cümlədən, qanaxma səbəbindən hipovolemik şoku olan xəstələrdə qan transfuziyası və ya septik şokda olan xəstələrdə vazoaktiv preparatlar və kortikosteroidlərin verilməsi isə ilkin maye infuziyasının effektindən asılı olaraq tələb oluna bilər.
-
Kompensasiya olunmuş hipovolemik və ya distributiv şok. Kompensasiya olunmuş hipovolemik və ya distributiv şoku olan uşaqlara ilkin olaraq 20 ml/kq dozada izotonik kristalloid (Rinqer laktat və ya 0.9%-lı NaCl) məhlul 5-20 dəqiqə ərzində şırnaqla infuziya edilir. Həmin xəstələr maye infuziyası zamanı yaxından monitorinq edilməlidir. Əlavə maye infuziyası da tələb olunarsa verilə bilər. Tədqiqatlar sübut edib ki, aqressiv və ya tələb olunandan artıq maye infuziyası bir sıra xəstələrdə zərərli ola bilər. Xüsusilə də, kardiogen şok, diabetik ketoasidoz, antidiuretik hormonun qeyri-adekvat sekresiyası sindormu, uzun müddət qida qəbul etməmə və ya ağır dərəcəli qızdırma ilə müşahidə edilən xəstəliklərdə artıq maye infuziyasının neqativ fəsadları vardır.
-
Kardiogen şok. Kardiogen şoka şübhə olduqda (məs.. ağciyərlərdə xırıltılar, vidaci venaların genişlənməsi, hepatomeqaliya, ürəyin auskultasiyasında çapma ritmi), 5-10 ml/kq dozada izotonik kristalloid məhlul 10-20 dəqiqə ərzində infuziya edilə bilər. Bu cür az həcmdə maye infuziyası ürək çatışmazlığının pisləşməsi və ya ürəyin artıq maye ilə yüklənməsi ehtimalını azaltmış olur.
-
Diabetik ketoasidoz (DKA). Diabetik ketoasidozu (DKA) olan uşaqlarda maye infuziyası çox ehtiyyatla və davamlı nəzarət altında aparılmalıdır. DKA olan xəstələrdə beyin ödeminin profilaktikası məqsədilə 10 ml/kq dozada kristalloid məhlullar 1 saatdan çox müddət ərzində infuziya edilməlidir.
-
Bir çox randomizə olunmuş tədqiqatlarda sübuta yetirilib ki, şokda olan uşaqlarda maye infuziyası üçün ilkin olaraq məhz izotonik kristalloid məhlullara (Rinqer Laktat və ya 0.9%-li NaCl) üstünlük verilməlidir. Şokda olan xəstələrdə çox vaxt hiperqlikemiya müşahidə edildiyindən, infuzion terapiya zamanı onlara ilkin olaraq qlyukoza tərkibli məhlulların infuziyası məqsədə uyğun hesab edilmir.
-
Hipovolemik şoku olan uşaqların əksəriyyətinə ilkin olaraq kristalloid məhlullarla 20 ml/kq dozada sürətli maye infuziyası aparılır və tələb olunduqda maye infuziyası həmin həcmdə təkrar oluna bilər (bir çox hallarda hipovolemik şok hallarında ümumilikdə 60 mlq/kq həcmdə maye köçürülə bilər). Hər dəfə maye həcmi 5-10 dəqiqə ərzində köçürülməlidir. Ağır dərəcəli qeyri-adekvat qidalanmadan əziyyət çəkən uşaqlarda maye infuziyası çox ehtiyyatla aparılmalıdır.
-
Anamnezdə allergiyanın olması və/və ya xəstənin müayinəsində ağciyərlərdə quru xırıltılar ("külək üfürməsi səsi"), səpgi və ya üzün ödemi anafilaksiyanın baş verməsindən xəbər verir. Anafilaksiyaya şübhə olduqda, uşaqların müalicəsi venadaxili normal fizioloji məhlulun infuziyası ilə yanaşı əzələdaxili adrenalin, venadaxili və ya əzələdaxili difenhidramin və steroidlərin inyeksiyasından ibarət olmalıdır. Ağciyərlərin auskultasiyasında quru qırıltılar ("külək səsi") nebulizə olunmuş albuterolla müalicə olunmalıdır. Ürək-damar sisteminin çatışmazlığı inkişaf etmiş xəstələrdə və ya əzələdaxili adrenalin inyeksiyasına cavabsız qalan xəstələrdə adrenalin venadaxili vurulmalıdır.
-
Ürək xəstəliyi tarixçəsi, ürəyin müayinəsində pozuntuların aşkar edilməsi və/və ya maye infuziyası ilə klinik vəziyyətin pisləşməsi müşahidə edilən xəstələrdə kardiogen şokun olması nəzərdən keçirilməlidir. Həmin xəstələrdə əlavə olaraq taxikardiya, əlavə oksigenin verilməsinə baxmayaraq sianoz, vidaci venoz pulsasiyaların artması və femoral nəbzin itməsi də müəyyən edilə bilər. Uşaqlarda kardiogen şok daha az hallarda müşahidə edilir. Kardiogen şoka şübhə olduqda, pediatrik kardioloq və ya reanimatoloqun konsultasiyası əldə edilməlidir.

